Regionale Gesundheitsversorgung in der EU
ESI-Fonds als Mittel zum Aufbau der Europäischen Gesundheitsunion
SWP-Studie 2023/S 15, 24.11.2023, 50 Seitendoi:10.18449/2023S15
ForschungsgebieteMichael Bayerlein ist Wissenschaftler in der Forschungsgruppe EU / Europa. Er arbeitet im Projekt »Die globale und europäische Gesundheitsgovernance in der Krise«, das vom Bundesministerium für Gesundheit (BMG) gefördert wird.
-
Die Studie beschäftigt sich mit der Rolle von Europäischen Struktur- und Investitionsfonds (ESI-Fonds) beim Aufbau der Europäischen Gesundheitsunion (EGU), und dies vor dem Hintergrund der Halbzeitüberprüfung des mehrjährigen Finanzrahmens und der hohen Varianz bei der Übersterblichkeit während der Covid-19-Pandemie.
-
Im Detail analysiert die Studie die Determinanten regionaler Übersterblichkeit und untersucht, wie ESI-Fonds zum Aufbau der EGU und resilienter Gesundheitssysteme durch Kohäsionsförderung und Konvergenz von Lebensverhältnissen beitragen können.
-
Im Vordergrund stehen drei aus der Literatur abgeleitete Thesen, die in der Studie überprüft werden: (1) Ökonomische Deprivation und Unterschiede in der medizinischen Infrastruktur beeinflussen die Übersterblichkeit; (2) die Förderung durch ESI-Fonds führt zu einer Verbesserung der medizinischen Infrastruktur; (3) ESI-Fonds unterstützen den Aufbau resilienter Gesundheitssysteme.
-
Die Ergebnisse zeigen, dass ökonomisch benachteiligte Gebiete stärker von der Pandemie betroffen waren und dass in ESI-geförderten Regionen positive Entwicklungen bei der medizinischen Infrastruktur zu beobachten sind.
-
Durch ESI-Fonds geförderte Regionen weisen eine geringere Übersterblichkeit auf als Vergleichsregionen. Dies gilt aber nur für Regionen, die im Zuge der Förderung eine positive wirtschaftliche Entwicklung verzeichnen.
-
Neben der durch ESI-Fonds gestützten wirtschaftlichen Entwicklung und der Verbesserung der medizinischen Infrastruktur kommt es auch darauf an, spezifische Kapazitäten zur Bekämpfung von Gesundheitsgefahren aufzubauen.
-
Die Studie empfiehlt die Nutzung der ESI-Fonds zur Förderung der Resilienz, die Berücksichtigung ökonomischer Determinanten und die gerechte Verteilung von Gesundheitsressourcen. Der Aufbau der EGU erfordert demnach einen ganzheitlichen Ansatz, der ESI-Fonds mit anderen Initiativen kombiniert.
Inhaltsverzeichnis
1 Problemstellung und Empfehlungen
2 Aufbau einer Gesundheitsunion für die EU
3.1 Europäische Regionen und ländlicher Raum
3.2 Ökonomische Determinanten von Gesundheit
4 Gesundheitsbezogene Ungleichheiten in der EU
4.1 Bestimmung regionaler Unterschiede
4.2 Medizinische Infrastruktur
5 Determinanten der Covid-19-Übersterblichkeit in der EU
5.1 Übersicht der Einflussfaktoren
5.2 Empirische Analyse der Determinanten
6 Stärkung von Regionen durch ESI-Fonds
6.1 Kriterien für Kohäsionsförderung
6.3 Indirekter Einfluss von ESI-Fonds
6.4 Weitere Fonds zur Gesundheitsförderung
7 Verbesserung der Gesundheit in der EU
7.1 Messung der Effekte von ESI-Fonds
7.2 Verbesserung der medizinischen Infrastruktur
7.3 Aufbau resilienter Gesundheitssysteme durch ESI-Fonds
7.4 Erfolgreiche Förderung von Regionen
8 Fallanalyse ausgewählter Gebietseinheiten
Problemstellung und Empfehlungen
Die EU-Kommission leitete im Jahr 2023 die Halbzeitüberprüfung des mehrjährigen Finanzrahmens ein. In ihrer Vorlage wird sich die Kommission auch zum künftigen Umgang mit EU-Fonds äußern. Dabei zeichnet sich schon jetzt ab, dass sie die Fonds zusehends weniger als Mittel zur Förderung von Kohäsion und zur Herstellung gleichwertiger Lebensverhältnisse versteht, sondern vielmehr als Instrument zur Stärkung bereits prosperierender Regionen. Zudem gewinnt die gezielte Förderung durch den EU-Wiederaufbaufonds und den Europäischen »Grünen Deal« zunehmend an Bedeutung gegenüber der Kohäsionsförderung. Gerade die Covid-19-Pandemie hat aber gezeigt, dass die EU nur so stark ist wie ihre schwächsten Regionen. Unter den Mitgliedstaaten hat es große Unterschiede in der Übersterblichkeit gegeben, doch verdient vor allem die große Varianz innerhalb der Mitgliedstaaten größere Beachtung.
Allein die Tatsache, dass die Übersterblichkeit in ländlichen Gebieten in späteren Phasen der Pandemie oft die in urbanen Zentren übertraf, verdeutlicht die regionalen Ungleichheiten innerhalb der Mitgliedstaaten. Vor diesem Hintergrund und mit Blick auf das erklärte Ziel der Europäischen Kommission, eine Europäische Gesundheitsunion (EGU) aufzubauen, befasst sich die Studie mit zwei Forschungsfragen: Wie lassen sich regionale Unterschiede in der Übersterblichkeit während der Covid-19-Pandemie erklären? Und wie können Unterschiede in der öffentlichen Gesundheit im Rahmen der EU-Governance überwunden werden?
Zur Beantwortung dieser Fragen werden drei Thesen analysiert: (1) Entscheidende Faktoren zur Erklärung der subnationalen Varianz der Übersterblichkeit sind regionale ökonomische Deprivation und Unterschiede in der regionalen medizinischen Infrastruktur, primär die Anzahl der Krankenhausbetten und des verfügbaren ärztlichen Personals. (2) Die Europäischen Struktur- und Investitionsfonds (ESI-Fonds) sind geeignet, zur Verbesserung der regionalen medizinischen Infrastruktur beizutragen. (3) ESI-Fonds unterstützen den Aufbau resilienter Gesundheitssysteme, die Mitgliedstaaten in die Lage versetzen, künftigen Krankheitsausbrüchen robust zu begegnen.
Die drei Thesen stützen sich auf eine Reihe von Forschungsbeiträgen. Bisherige Studien haben bereits die Auswirkungen der ESI-Fonds auf das regionale Wirtschaftswachstum, auf politische Einstellungen und auf das Wahlverhalten analysiert. Dabei wurde insbesondere der positive wirtschaftliche Effekt der Förderung durch ESI-Fonds herausgearbeitet. Dagegen sind Forschungsarbeiten zu regionalen Unterschieden im öffentlichen Gesundheitswesen innerhalb der EU immer noch selten, zumal im Kontext der Covid-19-Pandemie und des Aufbaus der (EGU). Manche Studien haben bereits gezeigt, dass ESI-Fonds in früheren Förderperioden erfolgreich dazu beitragen konnten, Lücken im Zugang zur Gesundheitsversorgung und in der öffentlichen Gesundheitsforschung zu schließen und den Aufbau der EGU zu unterstützen.
Dass die Schaffung einer EGU notwendig ist, wurde nicht zuletzt durch die Pandemie unterstrichen. Diese Notwendigkeit ergibt sich insbesondere aus der Asymmetrie zwischen wirtschaftlicher und gesundheitlicher Integration der EU. Während die EU wenige Rechtssetzungskompetenzen in der Gesundheitspolitik hat, ist mit dem freien Verkehr von Personen, Waren und Dienstleistungen die Herausforderung verbunden, grenzüberschreitenden Gesundheitsbedrohungen zu begegnen bzw. deren Entstehung zu verhindern. Dabei kommt sowohl der öffentlichen Gesundheit wie auch der Gesundheitsversorgung eine große Bedeutung zu. Beide Aspekte werden von der EGU adressiert, allerdings auf einer schwachen Kompetenzbasis.
Mit Blick auf den Aufbau der EGU und die mögliche Neuausrichtung in der Kohäsionspolitik ist es wichtig zu verstehen, wie die höhere Übersterblichkeit während der Pandemie mit regionalen Gesundheitsungleichheiten zusammenhängt und inwiefern die regionalen Unterschiede auch auf ökonomischen Determinanten von Gesundheit beruhen. Die Befunde dieser Untersuchung lassen Rückschlüsse darauf zu, welche Rolle die regionale ESI-Förderung für den Aufbau der EGU spielt bzw. spielen könnte. Die weiteren Faktoren, die neben regionalen Gesundheitsungleichheiten und ökonomischen Determinanten von Gesundheit mit Übersterblichkeit im Zusammenhang stehen, werden in den Detailuntersuchungen der Studie in den Blick genommen, ihr Einfluss wird statistisch kontrolliert.
Im Ergebnis weist die Studie nach, dass regionale ökonomische Deprivation ein entscheidender Faktor ist, der die Unterschiede in der Übersterblichkeit während der Covid-19-Pandemie zu erklären vermag, wie sie sowohl im Vergleich zwischen als auch innerhalb von europäischen Mitgliedstaaten zu beobachten waren. Die Analyse zeigt weiterhin auf, dass die identifizierte ökonomische Deprivation zum Teil mit einer schlechteren medizinischen Infrastruktur und vor allem mit einer allgemein schlechteren Gesundheit der Bevölkerung zusammenfällt. Außerdem wird nachgewiesen, dass die EU-Kohäsionspolitik mit einer Verbesserung der regionalen medizinischen Infrastruktur einhergeht. Diese Verbesserung hat in den geförderten Gebieten aber nicht zu einer geringeren Übersterblichkeit gegenüber Vergleichsregionen geführt. Vielmehr weisen nur solche Gebiete eine geringere Übersterblichkeit auf, bei denen auf die regionale Förderung auch ein entsprechendes Wirtschaftswachstum folgte. Darüber hinaus kommt eine anschließende Fallanalyse zu dem Schluss, dass der Mangel an regionalen Kapazitäten zur konkreten Bekämpfung von Gesundheitsbedrohungen sowie unzureichende Investitionen in das Gesundheitssystem ebenfalls mit einer höheren Übersterblichkeit verbunden sind.
Die Befunde legen nahe, dass die grundsätzliche regionale ökonomische Entwicklung sowie die Verbesserung der medizinischen Infrastruktur wichtige Komponenten im Aufbau der EGU sind. Darüber hinaus kommt es aber auch auf Investitionen im medizinischen Sektor abseits von medizinischer Infrastruktur sowie auf den gerecht verteilten Einsatz von Gegenmaßnahmen im Krisenfall an. Allein mit Blick auf den Aufbau der EGU sollte der EU-Kohäsionspolitik daher in Kombination mit weiteren Initiativen zur Stärkung der Gesundheitsversorgung auch weiterhin ein hoher Stellenwert beigemessen werden.
Aufbau einer Gesundheitsunion für die EU
Die Covid-19-Pandemie hat der Europäischen Union (EU) und ihren Mitgliedstaaten deutlich die Mängel vor Augen geführt, die in der Bekämpfung von Gefahren für die öffentliche Gesundheit und in der Gesundheitsversorgung bestehen. Diese Defizite waren jedoch bereits vor der Pandemie bekannt und werden häufig auf die »konstitutionelle Asymmetrie«1 zurückgeführt. Der Begriff beschreibt den Umstand, dass die EU auf der einen Seite ein hohes Maß an Integration und Kompetenzen im wirtschaftlichen Bereich aufweist, auf der anderen Seite aber so gut wie keine Kompetenzen in den damit eigentlich notwendigerweise verbundenen Bereichen wohlfahrtsstaatlicher Umverteilung und Gesundheitsversorgung.2 Dabei wird der Spielraum wohlfahrtsstaatlichen Handelns der EU-Mitglieder durch rechtliche und ökonomische Rahmenbedingungen der Integration noch zusätzlich eingeengt.3 Das Ergebnis ist eine weitreichende Integration europäischer Wirtschaft bei einem gleichzeitig ungenügenden Ausbau einer flächendeckenden und robusten öffentlichen Gesundheit und Gesundheitsversorgung.
Dass Kommissionspräsidentin Ursula von der Leyen in ihrer Rede zur Lage der Union 2020 ankündigte, eine Europäische Gesundheitsunion (EGU) aufzubauen,4 kann als Reaktion auf die angesprochene und in der Pandemie so deutlich zutage getretene asymmetrische Integration verstanden werden. Ziel und Zweck der EGU ist es, die Gesundheit der Bürgerinnen und Bürger besser zu schützen, die EU und ihre Mitgliedstaaten in die Lage zu versetzen, zukünftige Pandemien wirksamer zu verhindern und zu bekämpfen und die Resilienz europäischer Gesundheitssysteme zu stärken.5 Diese Ziele beziehen sich sowohl auf den Bereich öffentliche Gesundheit als auch den der Gesundheitsversorgung. Letztere umfasst medizinische Infrastruktur und den Zugang zu Gesundheitsdiensten, während öffentliche Gesundheit die Bekämpfung übertragbarer wie nicht übertragbarer Krankheiten meint.6 Die Differenzierung ist relevant, da sich die Kompetenzen der EU in den jeweiligen Bereichen deutlich unterscheiden. Grundsätzlich sind die Kompetenzen der EU in beiden Bereichen gemäß Artikel 4 und 6 des Vertrags über die Arbeitsweise der Europäischen Union (AEUV) relativ beschränkt. In der Gesundheitsversorgung der Bevölkerung liegen die Kompetenzen laut Artikel 168 Absatz 7 AEUV gänzlich bei den Mitgliedstaaten.
Das Ziel der EGU, resilientere europäische Gesundheitssysteme aufzubauen, kann daher nicht einfach mittels Rechtsakten erreicht werden. Vielmehr muss die EU auf andere Governance-Mechanismen zurückgreifen, um bestehende Defizite und die erwähnte konstitutionelle Asymmetrie zu überwinden und nationale Gesundheitssysteme zu verbessern. Zentrales Element sind hierbei EU-Fonds, die Projekte in Mitgliedstaaten kofinanzieren und damit Anreize für Investitionen in verschiedenen Bereichen schaffen. Mit Hilfe dieser Instrumente könnte die EU insbesondere zu einer Verbesserung der Gesundheitsversorgung auf regionaler Ebene beitragen und damit die Kohäsion der Regionen fördern.
Die Stärkung europäischer Regionen mit Blick auf deren Fähigkeit, zukünftigen Gesundheitsbedrohungen zu begegnen, ist eng mit der Frage nach bestehenden Defiziten verknüpft. Erst die Identifikation dieser Schwächen ermöglicht es der EU und den Mitgliedstaaten, Prioritäten festzulegen und die Mittel entsprechend zu verwenden. Die Studie befasst sich mit den gesundheitlichen Defiziten in der EU, die während der Covid-19-Pandemie zutage getreten sind, um im Zusammenhang mit dem Aufbau der EGU die Rolle der ESI-Fonds zu untersuchen. Die Pandemie eignet sich hierfür in zweierlei Hinsicht. Zum einen bietet sie grundsätzlich die Möglichkeit, Schwächen in der Resilienz von Gesundheitssystemen zu identifizieren. Zum anderen kann sie aber auch wie ein natürliches Experiment betrachtet werden, das es erlaubt, vor der Pandemie getroffene politische Maßnahmen hinsichtlich ihrer Wirkung auf öffentliche Gesundheit und die Resilienz von Gesundheitssystemen zu evaluieren. Während erste Analysen bereits aufgezeigt haben, dass die Mitgliedstaaten und wiederum einzelne ihrer Regionen unterschiedlich stark von der Covid-19-Pandemie betroffen waren,7 fehlt es mitunter noch an einer klaren Identifikation von Determinanten der Übersterblichkeit innerhalb der EU. Zunächst gilt es folglich die Frage zu beantworten, wie sich die regionalen Unterschiede in der Betroffenheit während der Covid-19-Pandemie erklären lassen. Im Anschluss werden das politische Projekt der EGU und die Rolle von ESI-Fonds analysiert. Dazu bedarf es einer Kartografie der Pandemie und einer Betrachtung einzelner Determinanten.
Kartografie der Pandemie
Ein häufig verwendetes Maß, um die Betroffenheit von Ländern und Regionen durch die Pandemie zu bestimmen, ist die Übersterblichkeit innerhalb der jeweiligen Analyseeinheiten. Die Weltgesundheitsorganisation (WHO) definiert Übersterblichkeit als die Sterblichkeit über dem Wert, der auf der Grundlage der nicht krisenbedingten Sterblichkeitsrate in der betreffenden Bevölkerung zu erwarten wäre.8 Übersterblichkeit ist somit jene Sterblichkeit, die mit hoher Wahrscheinlichkeit auf Krisenbedingungen zurückzuführen ist. Sie kann als Rate (Unterschied zwischen beobachteter und nicht krisenbedingter Sterblichkeit) oder als Gesamtzahl der überzähligen Todesfälle ausgedrückt werden. Als Rate erfasst die Übersterblichkeit damit den Unterschied in der Anzahl der Todesfälle in einem bestimmten Gebiet oder Zeitabschnitt als prozentuale Abweichung von der erwarteten Zahl an Todesfällen.9
Die Verwendung von Übersterblichkeit anstelle der tatsächlichen Anzahl von Covid-19-Todesfällen hat den Vorteil, dass die Schwere der Pandemie über verschiedene Zeitpunkte und regionale Kontexte hinweg vergleichbar wird, da Test- und Meldefähigkeiten sonst den Vergleich von Covid-19-bezogenen Todesfällen erheblich verzerren würden.10 Darüber hinaus ermöglicht die Übersterblichkeit auch die Erfassung einer erhöhten Sterblichkeit aufgrund von Krankheiten, die nicht mit Covid-19 zusammenhängen, aber ebenfalls auf die Überlastung der Gesundheitssysteme während der Pandemie zurückzuführen sind.11 Die Verwendung von Übersterblichkeit zur Erfassung der regionalen Betroffenheit durch die Pandemie setzt jedoch voraus, dass die Gesamtsterblichkeit korrekt gemeldet wird und Todesfälle, die nicht mit der Pandemie zusammenhängen, stabil bleiben.12 Insbesondere die letztere Annahme kann mitunter unzutreffend sein, da sich beispielsweise Maßnahmen zur Einschränkung der Mobilität, wie Ausgangssperren und Quarantänevorschriften, auf verkehrsbedingte Todesfälle auswirken können. Ungeachtet dieser Einschränkungen wird auch in dieser Studie die Übersterblichkeit als Maß genutzt, bleibt sie doch der am besten geeignete Indikator zur Bestimmung der Betroffenheit von Ländern und Regionen durch die Pandemie. Insbesondere ermöglicht sie den Vergleich zwischen unterschiedlichen Gebietseinheiten.
Europäische Regionen und ländlicher Raum
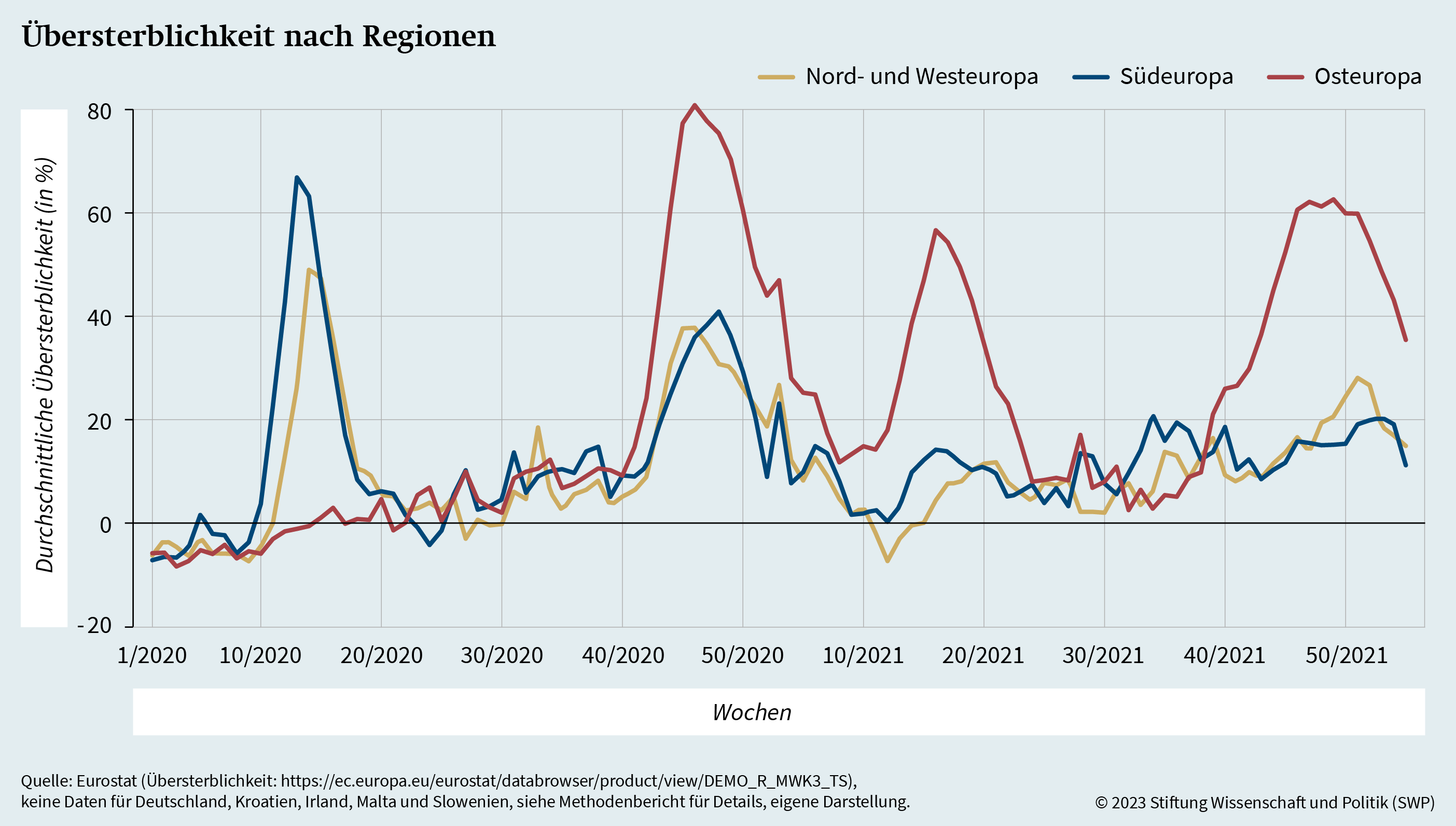
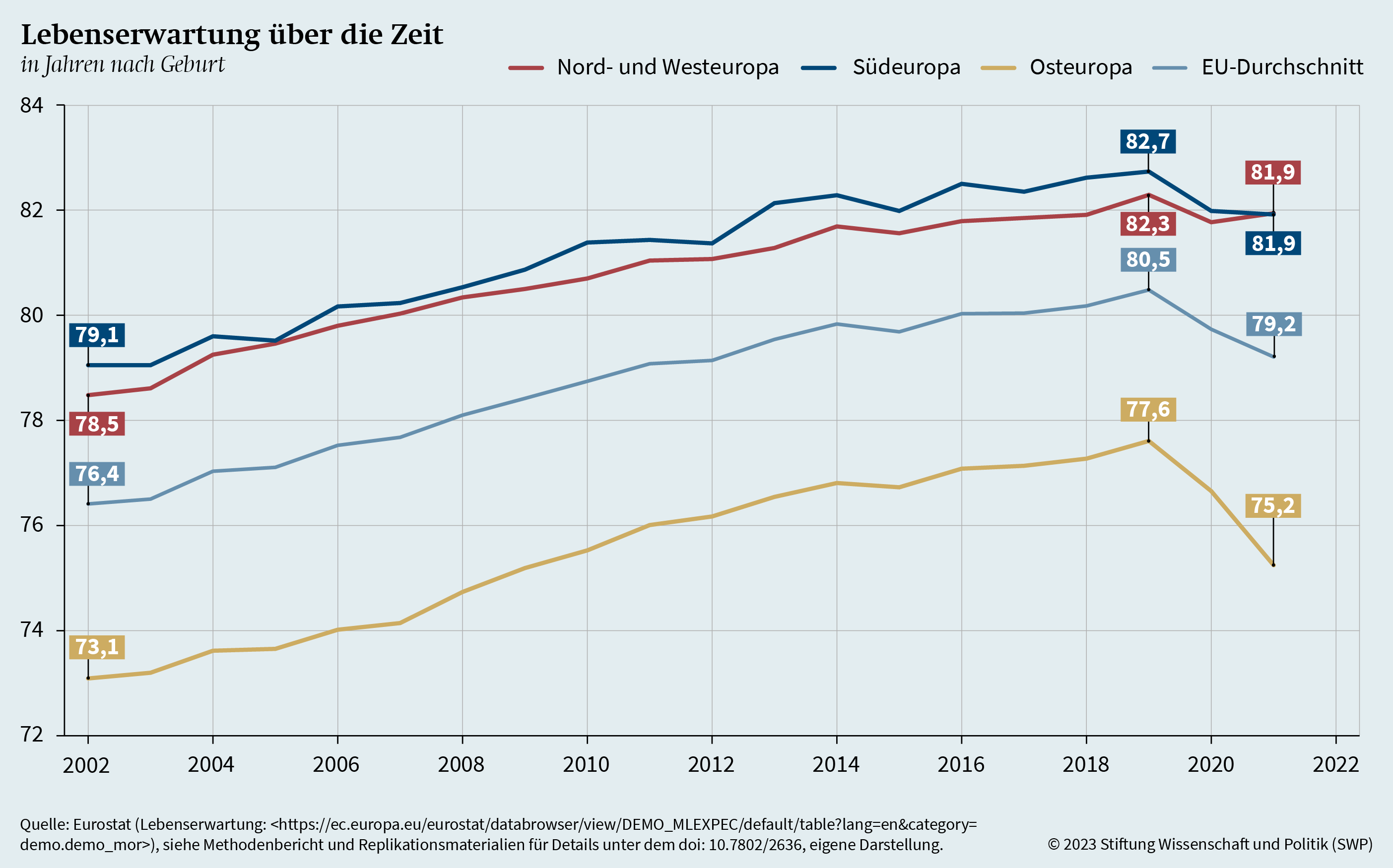
Die Covid-19-Pandemie hat Länder auf der ganzen Welt in unterschiedlichem Maße betroffen. Studien, die europäische Länder analysieren, haben bereits gezeigt, dass sowohl zwischen den Ländern als auch innerhalb der Länder selbst oft eine große Varianz in den Übersterblichkeitsraten vorliegt.13 Eine nützliche Quelle zur Analyse der Übersterblichkeit während der Pandemie ist der 8. Kohäsionsbericht der Europäischen Kommission, der die regionale Dimension der Covid-19-Pandemie dokumentiert.14 Basierend auf dem Ansatz dieses Berichts zeigt Grafik 1 die Übersterblichkeit in den drei europäischen Regionen Nord- und Westeuropa, Südeuropa und Osteuropa im Verlauf der Jahre 2020 und 2021.15
Aus der Grafik geht hervor, dass die Pandemie zunächst zwischen der zehnten und zwanzigsten Woche des Jahres 2020 im südlichen Europa und mit geringfügiger Verzögerung in Nord- und Westeuropa ihren Höhepunkt erreichte. Während die zweite Welle im Winter 2020 auch in Nord- und Westeuropa mit einem erneuten Anstieg der Übersterblichkeit einherging, lässt die Grafik vor allem einen drastischen Anstieg der Übersterblichkeit – auf bis zu 80 Prozent – in Osteuropa erkennen. Ähnlich starke Spitzen zeigen sich dort auch in den zusätzlichen Wellen im frühen Sommer und im Winter 2021. Im Vergleich dazu bleibt die Übersterblichkeit in Nord- und Westeuropa sowie in Südeuropa relativ niedrig. Besonders bemerkenswert ist zudem die letzte Welle im Winter 2021, da zu diesem Zeitpunkt die Impfkampagnen in allen europäischen Staaten mitunter bereits seit einem Jahr liefen.
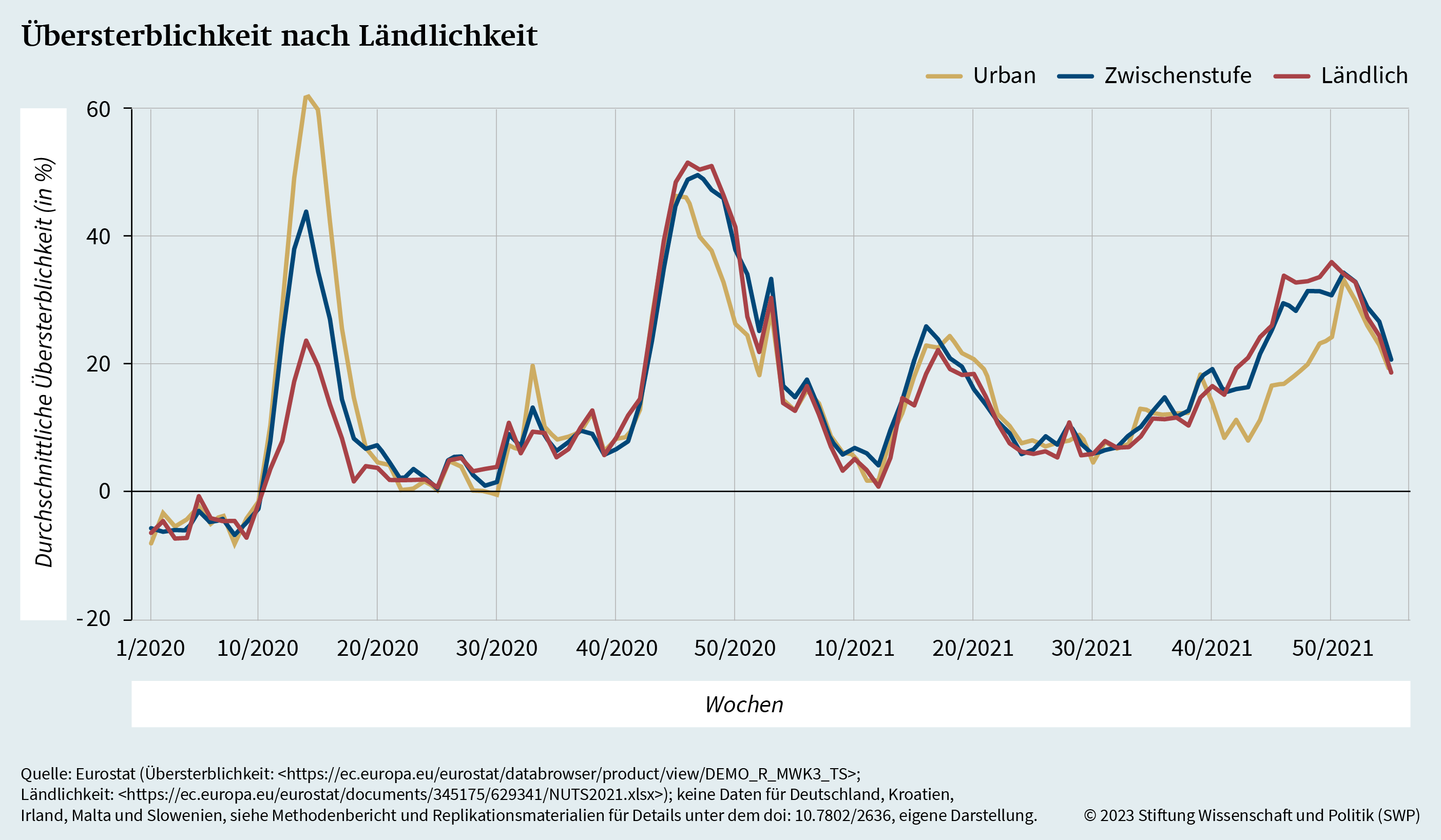
Die Frage ist, wie die skizzierten regionalen Unterschiede in der Übersterblichkeit erklärt werden können. Der 8. Kohäsionsbericht der Europäischen Kommission behandelt speziell auch die Unterschiede zwischen urbanen und ländlichen Gebieten hinsichtlich der Übersterblichkeit. Grafik 2 zeigt den Unterschied gemäß dieser Typologie der EU, die zwischen urbanen, zwischenstufigen und ländlichen Gebietseinheiten (NUTS-3-Regionen) differenziert.16
An der Grafik ist ein einheitlicher Höhepunkt zwischen der zehnten und zwanzigsten Woche des Jahres 2020 in allen drei Regionen zu ersehen. Dieser Höhepunkt der Übersterblichkeit ist in urbanen Gebieten am stärksten ausgeprägt, gefolgt von zwischenstufigen und ländlichen Gebieten. Die höheren Infektionsraten und die damit verbundene erhöhte Übersterblichkeit in den urbanen Zentren der EU entsprechen den Beobachtungen von Forschungsbeiträgen, die auch in anderen Ländern eine ähnlich starke Korrelation feststellen.17 Dennoch holen in späteren Wellen die ländlichen und zwischenstufigen Gebiete auf und zeigen eine leicht höhere Übersterblichkeit in der zweiten Welle im Winter 2020 sowie einen noch etwas deutlicheren Unterschied im Herbst 2021. Obwohl sich daraus schließen lässt, dass die Pandemie in gewissem Maße in späteren Phasen auf den ländlichen Raum überging,18 zeigt die Analyse keine wesentliche Verzerrung zum Nachteil ländlicher Gebiete in späteren Phasen der Pandemie.
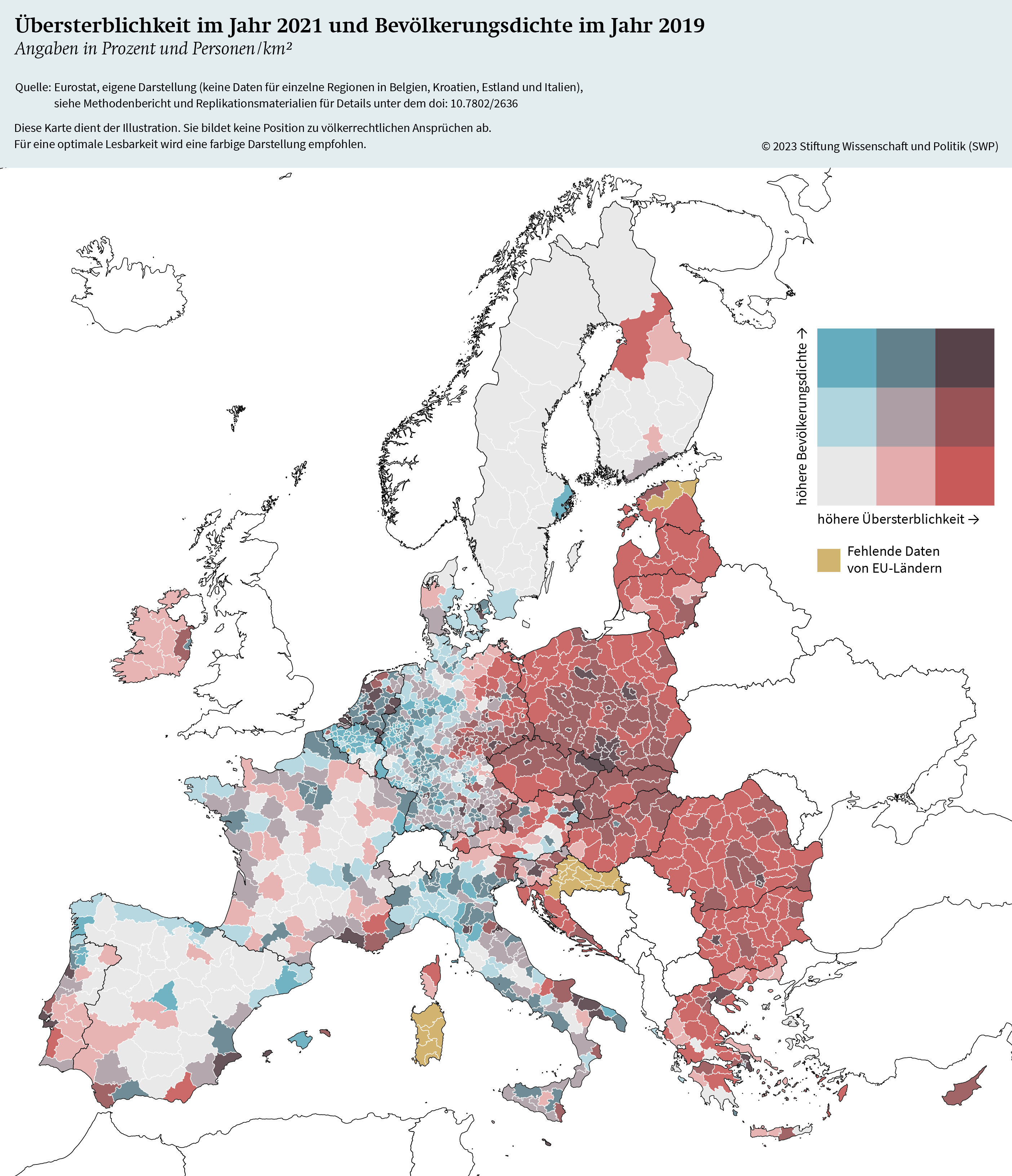
Um einen möglichen Zusammenhang zwischen ländlichen Gebieten und Übersterblichkeit zu ermitteln und die strukturellen Merkmale herauszuarbeiten, die zu einer höheren Übersterblichkeit beitragen, stellt Grafik 3 die Übersterblichkeit auf regionaler Ebene in Verbindung mit der jeweiligen Bevölkerungsdichte dar.
In der Karte kennzeichnen dunklere rote Bereiche eine höhere Übersterblichkeit bei geringerer Bevölkerungsdichte, während dunklere blaue Bereiche eine höhere Bevölkerungsdichte bei geringerer Übersterblichkeit anzeigen. Dunklere violette Regionen repräsentieren Gebiete mit hoher Übersterblichkeit und großer Bevölkerungsdichte.
Grafik 3 zeigt deutlich die zuvor beschriebenen Unterschiede zwischen den Ländern und innerhalb der Länder, wobei südeuropäische Mitgliedstaaten wie Spanien, Griechenland und Italien sowie vor allem osteuropäische Länder wie Polen, Tschechien, Bulgarien und Rumänien eine höhere Übersterblichkeit aufweisen als EU-Mitgliedstaaten wie Deutschland, Schweden und Finnland. Die Karte verdeutlicht nicht nur die Unterschiede zwischen den Ländern, sondern zeigt auch ausgeprägte subnationale Cluster in allen Mitgliedstaaten. Während diese subnationalen Cluster oft mit einer größeren Bevölkerungsdichte, das heißt urbanen Gebieten, korrelieren, lassen sich mehrere Cluster erkennen, die nicht mit dicht besiedelten Gebieten in Verbindung stehen. Diese Regionen sind rot eingefärbt und weisen eine hohe Rate an Übersterblichkeit und gleichzeitig geringe Bevölkerungsdichten auf. Die Karte zeigt insofern, dass die subnationale Varianz zum Teil auf eine höhere Übersterblichkeit in dünn besiedelten Regionen zurückzuführen ist, wobei einige städtische Gebiete hohe Raten an Übersterblichkeit aufweisen, andere jedoch nicht.
Es gilt nun aber, über eine bloße Unterscheidung zwischen urbanen und ländlichen Gebieten hinauszugelangen und die möglichen strukturellen Determinanten einer höheren Übersterblichkeit mit regionalen Merkmalen in der EU in Verbindung zu bringen.19 Frühere Untersuchungen haben gezeigt, dass Armut den Einfluss der Pandemie auf die Übersterblichkeit in französischen Gemeinden verstärkt hat, weil sie etwa mit Arbeitsplätzen mit höheren Expositionsrisiken und mit beengten Wohnverhältnissen einhergeht.20 Ähnlich zeigte sich in Mexiko-Stadt, dass dicht besiedelte und marginalisierte Gemeinden während Covid-19 eine höhere Übersterblichkeit aufwiesen.21 Diese Beobachtungen stehen auch im Einklang mit Forschungsergebnissen aus Chile, die zeigen, dass stark beengte Wohnverhältnisse positiv mit der Übersterblichkeit korrelieren, während ein höherer Bildungsstand negativ mit der Übersterblichkeit korreliert.22 Die gemeinsame Analyse aller EU-Mitgliedsstaaten legt zudem einen Zusammenhang zwischen regionaler ökonomischer Entwicklung und Übersterblichkeit nahe, wobei kein Einfluss von individueller Armut festgestellt werden konnte.23 Forschungsbefunde aus europäischen und nichteuropäischen Ländern deuten somit darauf hin, dass wirtschaftliche Benachteiligung und Deprivation auf regionaler Ebene eine höhere Übersterblichkeit bedingen können. Dies steht auch im Einklang mit der Feststellung, dass ländliche Gebiete in späteren Phasen der Pandemie mitunter höhere Raten an Übersterblichkeit aufweisen, da Ländlichkeit oft mit wirtschaftlicher Benachteiligung einhergeht.
Ökonomische Determinanten von Gesundheit
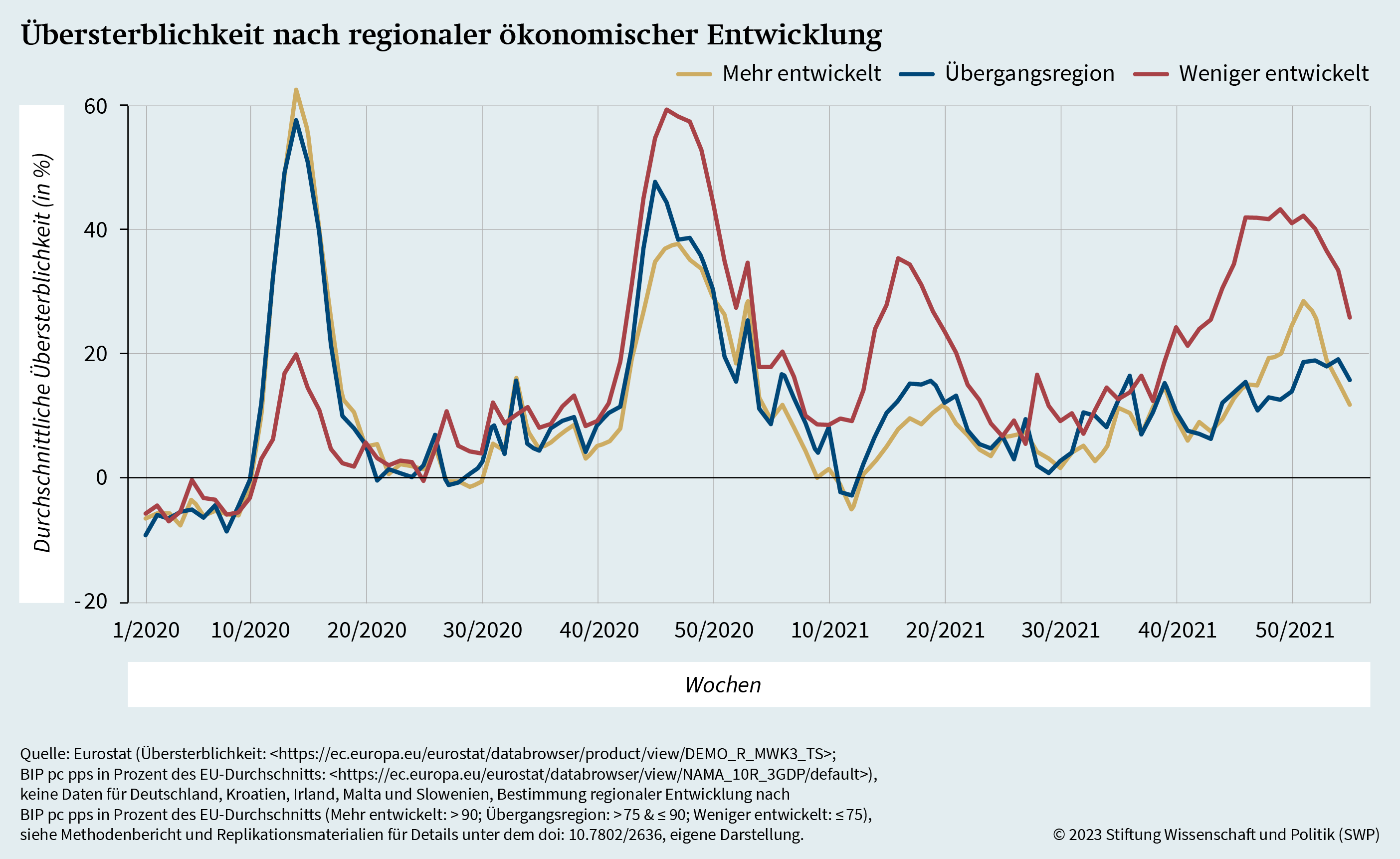
Der vorangehenden Analyse zufolge zeigen süd- und osteuropäische EU-Mitgliedstaaten sowie in gewissem Maße ländliche Gebiete in allen EU-Mitgliedstaaten besonders hohe Übersterblichkeitsraten in späteren Phasen der Pandemie. Ein möglicher Grund hierfür könnte die schwächere ökonomische Entwicklung dieser Regionen sein. Grafik 4 geht dieser Vermutung nach, indem sie die Übersterblichkeit europäischer Regionen anhand der in der Zuweisung von ESI-Fonds verwendeten wirtschaftlichen Entwicklungs-Typologie miteinander vergleicht. Dabei wird im Förderzeitraum 2014 bis 2020 zwischen »mehr entwickelten«, »weniger entwickelten« und »Übergangsregionen« unterschieden.
Im Detail handelt es sich bei »weniger entwickelten« Regionen um solche mit einem Bruttoinlandsprodukt (BIP) pro Kopf (pc) in Kaufkraftstandards (pps) kleiner oder gleich 75 Prozent des EU-Durchschnitts. Regionen mit Werten zwischen 75 und 90 Prozent werden als »Übergangsregionen« bezeichnet, Regionen mit Werten über 90 Prozent als »mehr entwickelt«.24 Grafik 4 zeigt, dass sich je nach wirtschaftlicher Entwicklung deutliche Unterschiede in der Übersterblichkeit ergeben. Der Verlauf der Pandemie stimmt mit den vorherigen Befunden überein, wonach zunächst urbane und in der Tendenz ökonomisch mehr entwickelte Regionen in Nord- und Westeuropa betroffen waren, während die nachfolgenden Wellen Defizite in den Gesundheitssystemen des ländlichen und ökonomisch weniger entwickelten Raums in Osteuropa offenbart haben. Dies passt ebenfalls zu der Feststellung, dass ökonomische Ungleichheiten im ersten Halbjahr der Pandemie nicht in signifikantem Zusammenhang mit Übersterblichkeit standen, während dies im weiteren Verlauf der Pandemie sehr wohl der Fall war.25
Zusammenfassend liefert dieser Abschnitt Hinweise auf die Varianz der Übersterblichkeit, die zwischen den und innerhalb der EU-Mitgliedstaaten besteht. In späteren Phasen der Pandemie lässt sich eine Kluft zwischen nord- und westeuropäischen EU-Mitgliedstaaten auf der einen Seite und süd- sowie osteuropäischen Mitgliedstaaten auf der anderen Seite feststellen. Diese Kluft verläuft auch teilweise entlang einer urban-ländlichen Achse. Allerdings ist es nicht die Ländlichkeit an sich, die im Zusammenhang mit höherer Übersterblichkeit steht. Vielmehr konnte gezeigt werden, dass in späteren Phasen der Pandemie Unterschiede in regionaler wirtschaftlicher Entwicklung die Varianz in der Übersterblichkeit zwischen und innerhalb von EU-Mitgliedstaaten mitbestimmen.
Neben der Analyse allgemeiner struktureller Faktoren wie Ländlichkeit und wirtschaftliche Benachteiligung haben Forschungsbeiträge auch die Rolle der Gesundheitsinfrastruktur hervorgehoben, die zur Erklärung von Unterschieden in der Übersterblichkeit zwischen den Ländern und in den Ländern selbst während der Covid-19-Pandemie beiträgt. Die Ungleichheiten in der Gesundheitsinfrastruktur hängen dabei gemeinhin mit wirtschaftlicher Benachteiligung von Gebieten zusammen. Und sie entfalten unmittelbare Wirkung, indem etwa der Mangel an Krankenhausbetten und ärztlichem Personal die Gesundheit der Bevölkerung grundsätzlich beeinträchtigt und die Versorgung in Krisensituationen zusätzlich gefährdet. In einem nächsten Schritt sollen daher die Ungleichheiten im Bereich öffentlicher Gesundheit und Gesundheitsversorgung innerhalb der EU beschrieben und in den Kontext der identifizierten Übersterblichkeit gestellt werden.
Gesundheitsbezogene Ungleichheiten in der EU
Naturgemäß gab es schon vor der Covid-19-Pandemie Ungleichheiten in der EU. Sie betreffen zum einen regionale Ungleichheiten in der öffentlichen Gesundheit, zum anderen aber auch Unterschiede in der medizinischen Infrastruktur zwischen und in den Mitgliedstaaten. Beide Komponenten wirken sich wiederum auf die zuvor skizzierte regionale Übersterblichkeit während der Covid-19-Pandemie aus.
Bei den gesundheitsbezogenen Ungleichheiten innerhalb der EU spielen sozioökonomische Determinanten eine große Rolle. Diese umfassen ökonomische Faktoren im Sinne regionaler und individueller wirtschaftlicher Kapazitäten sowie soziale Faktoren wie Bildung, soziales Kapital, individuelle Beschäftigungsverhältnisse und Diskriminierung. Studien zeigen, dass ein niedrigerer sozioökonomischer Status sowohl mit einer geringeren Lebenserwartung als auch mit einem höheren Krankheitsrisiko korreliert.26 Während frühere Beiträge sogar eine kontinuierliche Vergrößerung der gesundheitsbezogenen Ungleichheiten zwischen europäischen Staaten feststellen,27 kommen jüngere Untersuchungen zu dem Ergebnis, dass diese Ungleichheiten zwar nicht grundsätzlich größer werden, gleichwohl aber bei bestimmten Bevölkerungsgruppen in Osteuropa drastisch zugenommen haben.28
Bestimmung regionaler Unterschiede
Während sowohl in Nord-, Süd- und West- als auch in Osteuropa gesundheitsbezogene Ungleichheiten bestehen, entwickelt sich die durchschnittliche Lebenserwartung in einzelnen osteuropäischen Staaten im Vergleich deutlich weniger stabil und liegt insgesamt signifikant niedriger.29 Diese Tatsache lässt sich auf lange bestehende sozioökonomische Unterschiede zwischen den Regionen zurückführen, die durch die ökonomische Transformation infolge des Zerfalls der Sowjetunion noch einmal verstärkt wurden.30 Daneben finden sich auch innerhalb Osteuropas subnationale Disparitäten aufgrund von sozioökonomischen Faktoren wie ökonomischer Ungleichheit oder ungesunder Lebensweise, die vor allem mit nicht übertragbaren Krankheiten des Herzkreislaufsystems assoziiert werden.31
Unter Bezugnahme auf die in der Literatur beschriebenen Ungleichheiten zeigt Grafik 5 die durchschnittliche Lebenserwartung in den drei europäischen Regionen. Die zuvor diskutierten Unterschiede zwischen Osteuropa und den übrigen beiden europäischen Regionen sind deutlich zu erkennen und stimmen mit früheren Befunden überein.32 Auffällig ist zum einen die stabile Differenz in der Lebenserwartung, die sich von 2002 bis 2019 nur leicht von etwa sechs Jahren auf fünf Jahre reduziert hat. Zum anderen geht aus der Grafik deutlich hervor, dass die Lebenserwartung in Osteuropa im Zuge der Covid-19-Pandemie weitaus stärker gesunken ist als in Nord- und Westeuropa sowie in Südeuropa. In diesen Regionen hat sich die Lebenserwartung 2021 wieder stabilisiert, während sie in Osteuropa weiter einbrach.
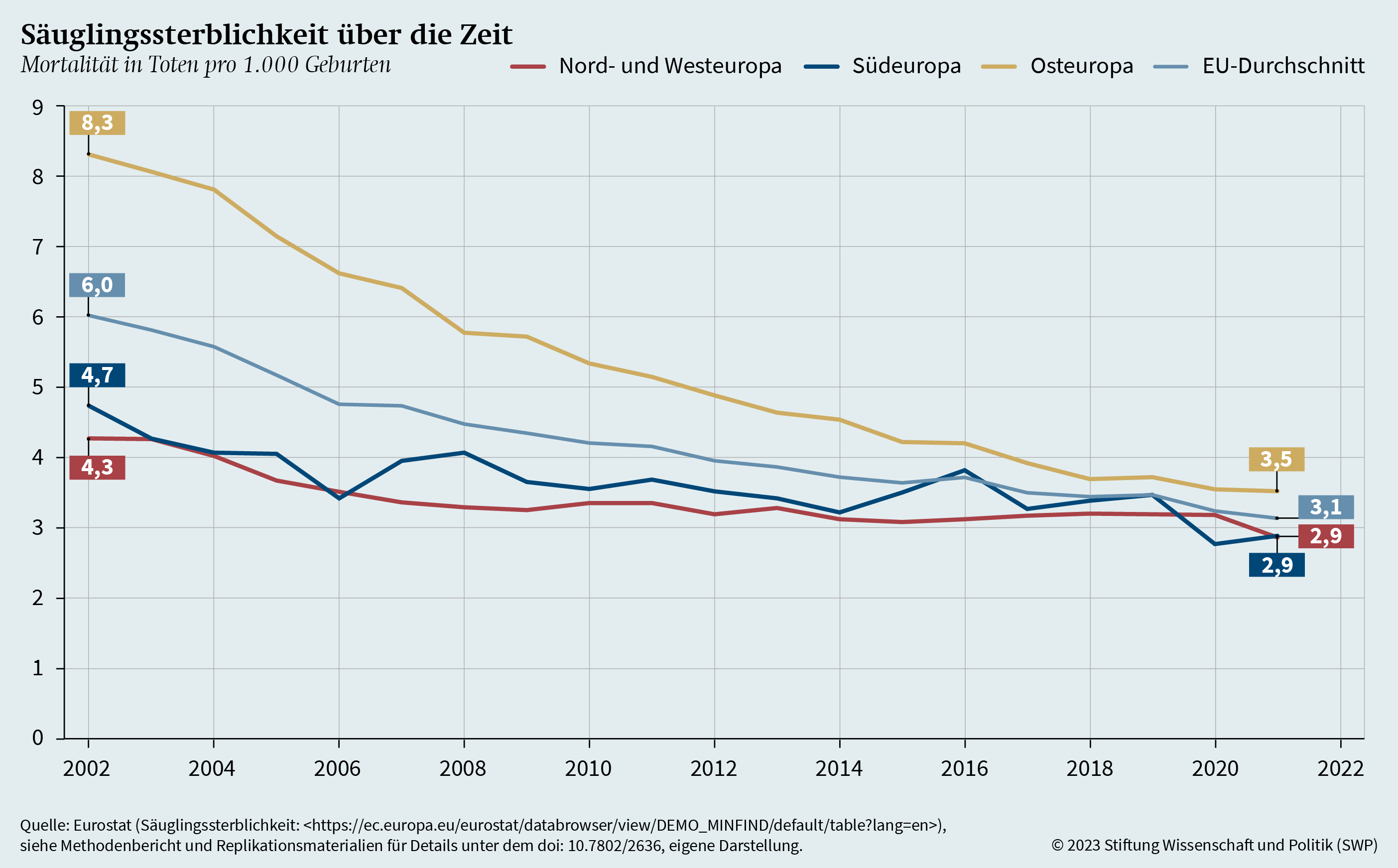
Darüber hinaus sind aber auch Unterschiede in der Gesundheitsversorgung und der medizinischen Infrastruktur von Belang. Neben der Lebenserwartung gilt auch die Säuglingssterblichkeit als ein gängiges Maß zur Bestimmung der Qualität von Gesundheitssystemen und der Gesundheitsversorgung der Bevölkerung. Grafik 6 zeigt die entsprechenden Werte innerhalb der EU.33
Die Grafik veranschaulicht einen klaren Rückgang der Säuglingssterblichkeit in allen drei europäischen Regionen auf ein sehr ähnliches Niveau im Jahr 2021. Das ist insofern bemerkenswert, als die Säuglingssterblichkeit noch 2002 in Osteuropa weit über der in Nord- und Westeuropa sowie Südeuropa lag. Während also mit Blick auf die Lebenserwartung deutliche Unterschiede bestehen, sind diese bei der Säuglingssterblichkeit beinahe zu vernachlässigen. Die Frage ist, ob sich dieser Befund durch die medizinische Infrastruktur erklären lässt.
Medizinische Infrastruktur
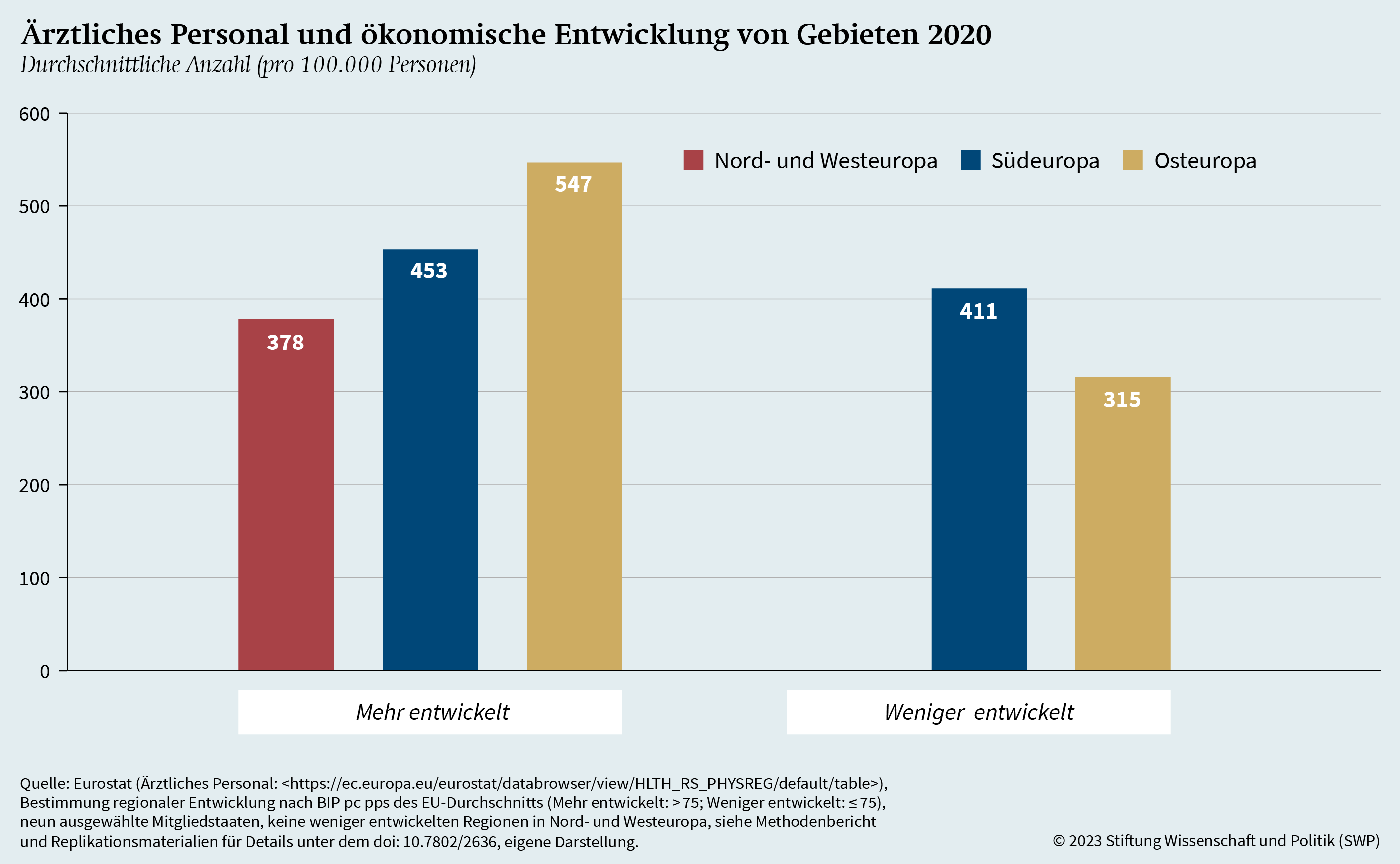
In vielen EU-Mitgliedstaaten hat die Covid-19-Pandemie Gesundheitssysteme erheblich unter Druck gesetzt und bestehende Ungleichheiten zum Vorschein gebracht.34 Bereits vor der Pandemie existierten innerhalb der EU markante Unterschiede bei der Verteilung von Krankenhausbetten und ärztlichem Personal, meist entlang geografischer und ökonomischer Trennlinien.35 Mit Fokus auf die Unterschiede in der medizinischen Infrastruktur bildet Grafik 7 für das Jahr 2020 die Anzahl der Ärztinnen und Ärzte pro 100.000 Personen ab, und zwar unterteilt nach ökonomisch mehr (BIP pc pps über 75 Prozent des EU-Durchschnitts) und weniger (BIP pc pps unter oder gleich 75 Prozent des EU-Durchschnitts) entwickelten Gebieten.36 Zu beachten ist, dass es in Nord- und Westeuropa keine weniger entwickelten Gebiete gibt.37
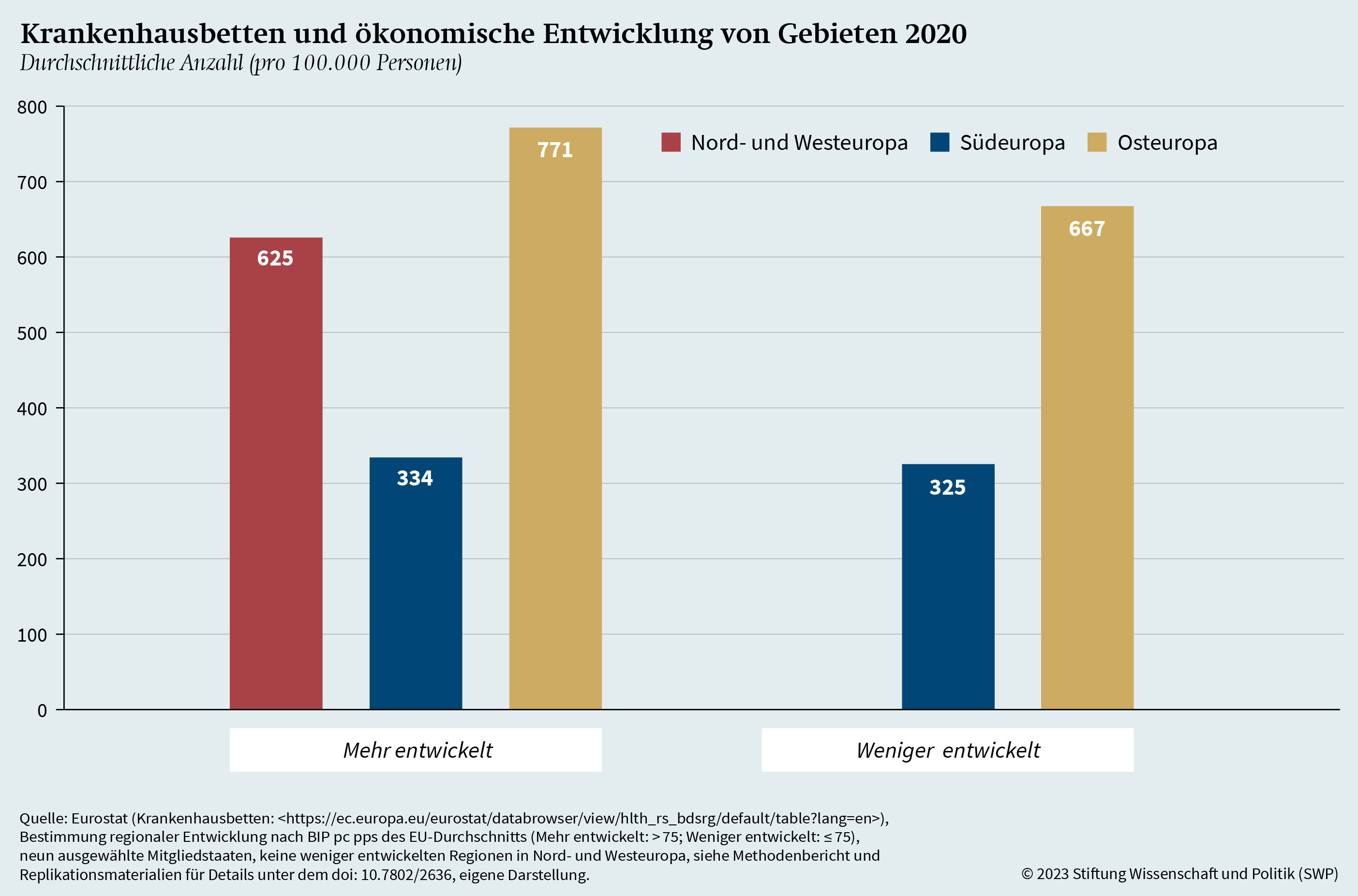
Aus der Grafik geht hervor, dass mehr entwickelte Regionen im Durchschnitt eine größere Anzahl von Ärztinnen und Ärzten aufweisen als weniger entwickelte Regionen. Vor allem in Osteuropa ist dieser Unterschied zwischen mehr und weniger entwickelten Regionen signifikant. In Südeuropa besteht hingegen kein gewichtiger Unterschied. Während diese Befunde zum ärztlichen Personal in Teilen die Erkenntnisse aus früheren Beiträgen replizieren,38 ergibt sich mit Blick auf die Verteilung von Krankenhausbetten ein leicht anderes Bild. Die Verteilung für das Jahr 2020 ist in Grafik 8 dargestellt, wobei erneut zwischen mehr und weniger entwickelten Regionen und zwischen Nord- und West-, Süd- sowie Osteuropa unterschieden wurde.39
Gemäß der Grafik weisen die weniger entwickelten Regionen eine etwas geringere Anzahl an Krankenhausbetten auf als die mehr entwickelten Vergleichsregionen. Die Unterschiede sind in zweierlei Hinsicht spezifisch: Zum einen sind sie, anders als beim ärztlichen Personal, weder in Süd- noch in Osteuropa signifikant, sie korrelieren auch nicht mit einer ökonomischen Achse, sondern folgen vielmehr einer geografischen Ausdifferenzierung; Nord- und Westeuropa sowie Osteuropa stehen dabei Südeuropa gegenüber. Zum anderen zeigt die Grafik, dass die Zahl der Krankenhausbetten in Osteuropa im Durchschnitt etwa doppelt so hoch ist wie die in Südeuropa, ja dass sie sogar jene in Nord- und Westeuropa übersteigt.
In der medizinischen Infrastruktur gibt es also Unterschiede zwischen den europäischen Regionen. Beim ärztlichen Personal zeigt sich ein Gefälle zwischen ökonomisch mehr und weniger entwickelten Regionen, das vor allem in Osteuropa stark ausgeprägt ist. Bei den Krankenhausbetten ergibt sich jedoch ein anderes Bild. Hier besteht nur ein signifikanter Unterschied zwischen südeuropäischen Gebieten und den übrigen Regionen. Eine klare Ausdifferenzierung der medizinischen Infrastruktur entlang der regionalen Entwicklung lässt sich insgesamt also nicht feststellen. Dieser Befund legt die Vermutung nahe, dass womöglich gar kein Zusammenhang zwischen ökonomischer Entwicklung und medizinischer Infrastruktur besteht. Demnach wäre die Übersterblichkeit in Regionen nur auf allgemeine ökonomische Deprivation und die weiteren Determinanten von Covid-19-Übersterblichkeit zurückzuführen. Um zu prüfen, ob diese Vermutung zutrifft, gilt es weitere Einflussfaktoren – etwa Alter, Bevölkerungsdichte, Impfquote, Vertrauen in die Regierung, Gesundheitsausgaben und Bildungsniveau – in die Analyse aufzunehmen und den wechselseitigen Einfluss von medizinischer Infrastruktur, ökonomischer Entwicklung und zusätzlichen Determinanten zu betrachten. Auf diese Weise lässt sich der Effekt der einzelnen Faktoren genauer bestimmen.
Determinanten der Covid-19-Übersterblichkeit in der EU
Der Frage nach den Determinanten, die die Unterschiede in der Übersterblichkeit der Bevölkerungen einzelner Länder und Regionen während der Covid-19-Pandemie erklären können, gehen mittlerweile eine Vielzahl von Studien nach. Neben unterschiedlichen Regierungsformen und politischen Ausrichtungen von Regierungen40 werden dabei vor allem strukturelle Faktoren beleuchtet.41 Jüngere Beiträge gehen über politische und institutionelle Strukturen hinaus und zeigen in Übereinstimmung mit den zuvor präsentierten Befunden, dass insbesondere zu Beginn der Pandemie globalisierte und mehr entwickelte Gebiete stärker von der Pandemie betroffen waren. Denn aufgrund einer größeren Populationsdichte42 und einer besseren Verkehrsanbindung43 begünstigten sie die Verbreitung des Virus, so dass sich die Zahl der Ansteckungen und damit auch der Todesfälle substanziell erhöht hat.
Übersicht der Einflussfaktoren
Während die Covid-19-Pandemie in der EU zunächst in urbanen Zentren ihren Anfang nahm, verlagerte sich das Infektionsgeschehen spätestens im Winter 2020 vom städtischen und ökonomisch mehr entwickelten Raum zu ländlichen und weniger entwickelten Gebieten.44 Insbesondere in den späteren Phasen der Pandemie identifizieren Forschungsbeiträge regionale ökonomische Ungleichheit45 sowie grundsätzliche sozioökonomische Deprivation46 und die Qualität der Gesundheitsversorgung47 als relevante Determinanten von Übersterblichkeit.
Daneben werden aber auch zahlreiche andere Faktoren diskutiert, die möglicherweise im Zusammenhang mit einer höheren Übersterblichkeit stehen. Zu den untersuchten Faktoren zählen Umweltverschmutzung und Luftqualität,48 Bevölkerungsalter,49 Impfquoten,50 politisches Vertrauen,51 die individuelle Evaluation der politischen Krisenreaktion,52 nationale Kapazitäten zur Bekämpfung von Gesundheitsgefahren,53 individuelle ideologische Positionierung,54 Bildung,55 chronische Erkrankungen56 sowie ungesunde Lebensweisen57 und Immunisierung in früheren Wellen.58 Da in dieser Studie ein spezifischer Schwerpunkt gesetzt wurde, kann diese – unvollständige – Liste an Faktoren nicht ausführlich diskutiert werden. Die folgende empirische Analyse berücksichtigt die Faktoren jedoch, um die Korrelation von wirtschaftlicher Entwicklung und medizinischer Infrastruktur mit regionaler Übersterblichkeit zu ermitteln.
Empirische Analyse der Determinanten
Aus der bisherigen Forschung lässt sich die These ableiten, dass regionale ökonomische Deprivation und Unterschiede in der regionalen medizinischen Infrastruktur – neben weiteren Determinanten – entscheidende Faktoren sind, mit denen sich die subnationale Varianz der Übersterblichkeit in der Covid-19-Pandemie erklären lassen. Zur Überprüfung dieser These soll der Zusammenhang zwischen Übersterblichkeit auf der einen sowie ökonomischer Deprivation und medizinischer Versorgung der Bevölkerung auf der anderen Seite untersucht werden. Dazu werden Daten von Eurostat auf subnationaler Ebene (NUTS-2) genutzt. Da nicht von allen Ländern Daten verfügbar sind, beschränkt sich die Analyse auf neun EU-Mitgliedstaaten: Bulgarien, Frankreich, Italien, Österreich, Portugal, Rumänien, die Slowakei, Spanien und Ungarn. Ausgeschlossen wurden französische Überseegebiete und spanische Enklaven in Nordafrika. Insgesamt ist jede der drei europäischen Regionen mindestens zweimal vertreten.
Analysiert werden 101 NUTS-2-Regionen der neun Staaten, unter Nutzung der aktuellsten Daten zur medizinischen Versorgung aus dem Jahr 2020. Die medizinische Versorgung wird dabei über die Anzahl der Ärztinnen und Ärzte und der Krankenhausbetten pro 100.000 Personen im jeweiligen Gebiet bemessen. Für die Untersuchung des Zusammenhangs mit der Übersterblichkeit werden die entsprechenden Daten aus dem Jahr 2021 herangezogen. Das vorangehende Jahr eignet sich deshalb nicht, weil die Covid-19-Pandemie im Jahr 2020 – vor allem im ersten Halbjahr – alle Staaten unvorbereitet getroffen hat und reichere Regionen aufgrund ihrer globalen Exponiertheit hohe Fallzahlen verzeichneten. Dies hatte vor allem damit zu tun, dass zu diesem Zeitpunkt noch wenig über die Pandemie und das Virus bekannt war.59 Die Übersterblichkeit 2020 wird in der vorliegenden Analyse dennoch berücksichtigt, da die Immunisierung und der Verlust besonders vulnerabler Personen in den ersten Wellen die Übersterblichkeit in weiteren Wellen bedingt.
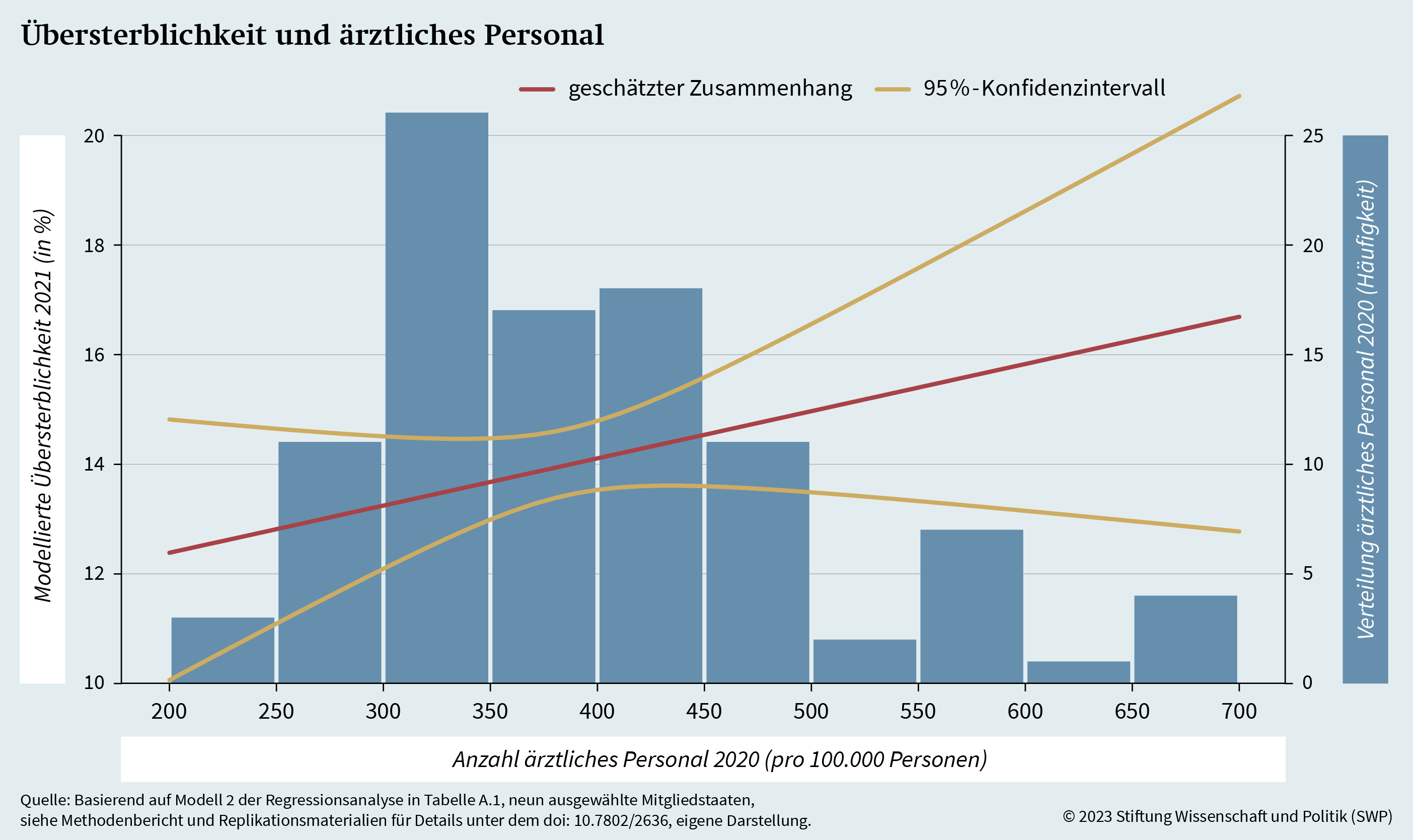
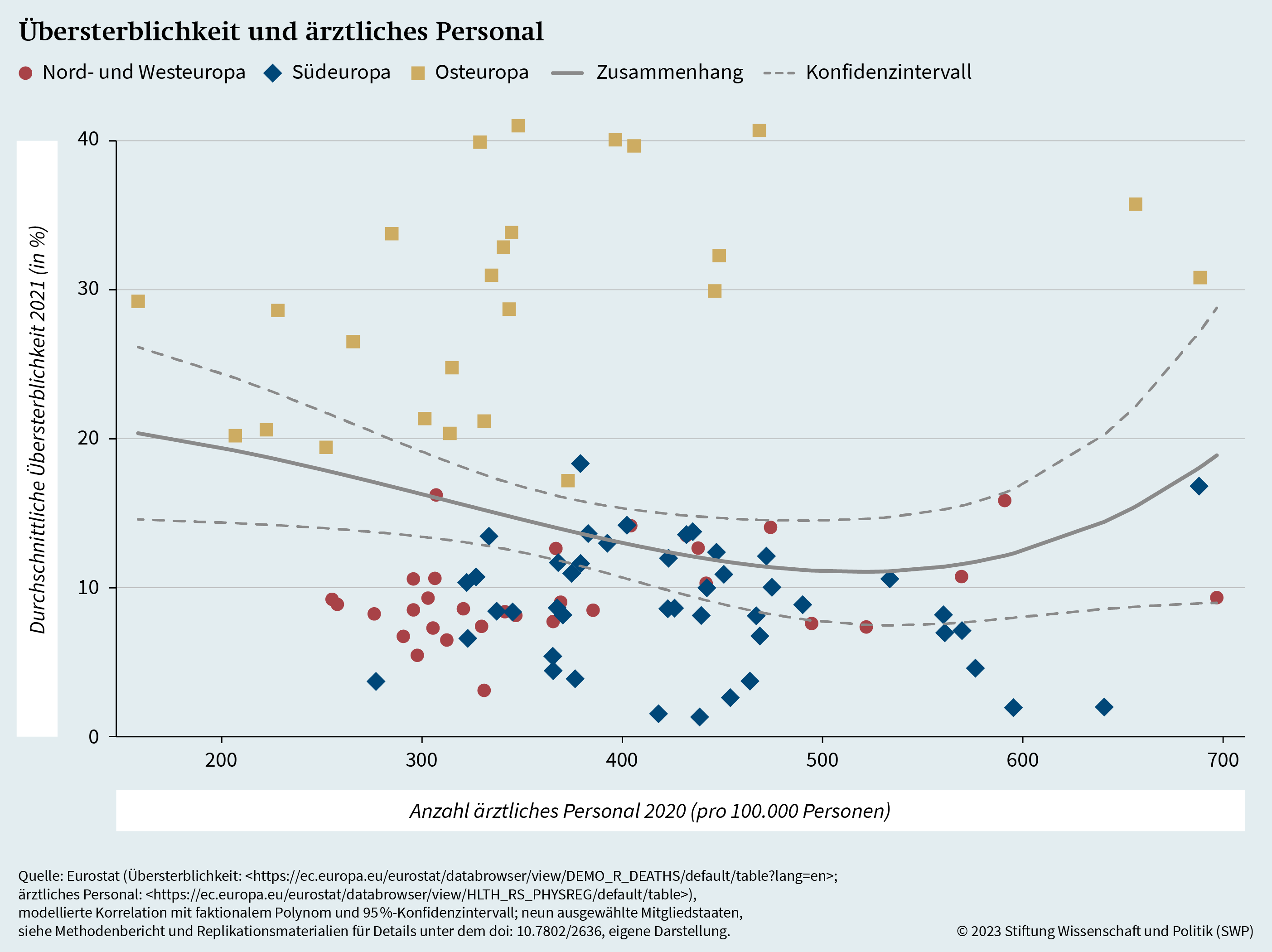
Grafik 9 stellt die modellbasierte Korrelation zwischen der regionalen Dichte ärztlichen Personals und der Übersterblichkeitsrate dar. Das zugrundeliegende statistische Modell beschreibt den Zusammenhang zwischen Übersterblichkeit und ärztlichem Personal unter Berücksichtigung der zuvor beschriebenen weiteren Determinanten regionaler Übersterblichkeit (siehe Tabelle A.1). Der Grafik lässt sich eine leicht positive Korrelation entnehmen, die allerdings nicht statistisch signifikant ist. Dieser Befund entspricht auch der einfachen Analyse des Zusammenhangs in den einzelnen europäischen Regionen (siehe Grafik A.1), die ebenfalls keine signifikante Assoziation zwischen Übersterblichkeit und ärztlichem Personal erkennen lässt.
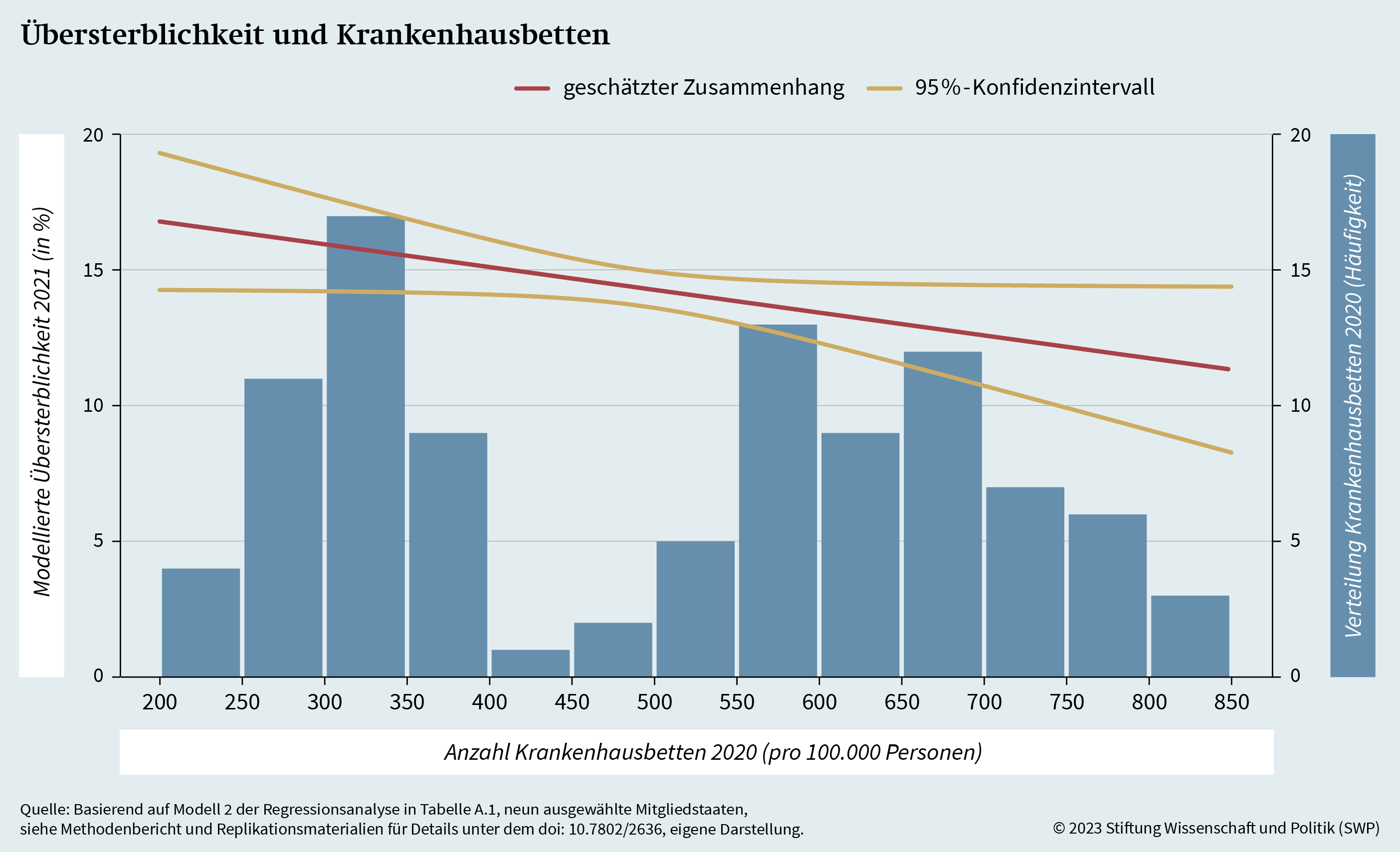
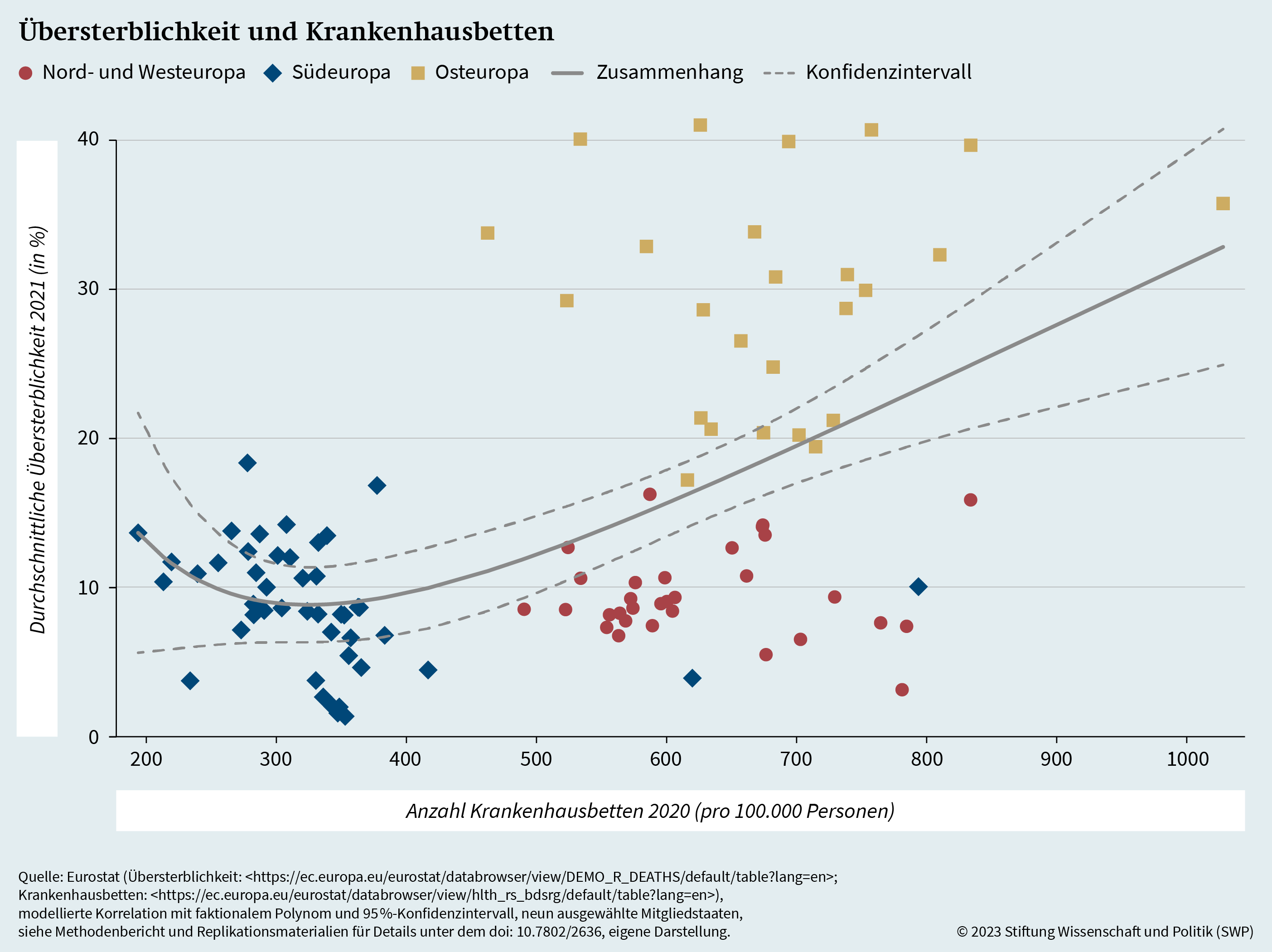
In Grafik 10 wird die modellierte Korrelation zwischen Krankenhausbetten und Übersterblichkeit auf regionaler Ebene dargestellt. Auch hier wird der Einfluss anderer Faktoren kontrolliert. Zunächst fällt auf, dass die modellierte Korrelation zwischen den Variablen klar negativ ist. Demnach besteht eine Assoziation zwischen einer größeren Zahl an Krankenhausbetten und einer geringeren Übersterblichkeit. Während Grafik 8 aufgezeigt hat, dass die Anzahl der Krankenhausbetten nicht signifikant mit ökonomischer Deprivation korreliert, erlaubt das Modell also die Schlussfolgerung, dass Gebietseinheiten mit einer größeren Dichte an Krankenhausbetten eine geringere Übersterblichkeit aufweisen als vergleichbare Regionen mit weniger Krankenhausbetten. Dieser Befund stimmt ebenfalls mit der bisherigen Forschung überein.60 Darüber hinaus zeigt die Analyse, dass es notwendig ist, Kontrollvariablen einzubeziehen. Ohne sie ist die Korrelation zunächst positiv (siehe Grafik A.2), was widersprüchlich ist und nicht im Einklang steht mit Befunden der Forschung zum Effekt von Krankenhausbetten.
Die Analyse der zentralen Indikatoren für medizinische Infrastruktur und Gesundheitsversorgung ergibt folglich ein gemischtes Bild. Während keine signifikante Assoziation zwischen ärztlichem Personal und Covid-19-Übersterblichkeit auf regionaler Ebene in der EU festgestellt werden kann, zeigt zumindest das statistische Modell unter Kontrolle anderer Einflussfaktoren eine negative und statistisch signifikante Korrelation zwischen der Anzahl an Krankenhausbetten und der Übersterblichkeit im Jahr 2021. Das ergibt sich insbesondere im Vergleich zwischen ähnlichen Regionen, die sich nur in der Dichte an Krankenhausbetten unterscheiden. Die geschätzte Übersterblichkeit ist in Gebieten mit einer größeren Dichte signifikant höher als in Gebieten mit einer geringen Dichte, und zwar unter Berücksichtigung weiterer Faktoren.
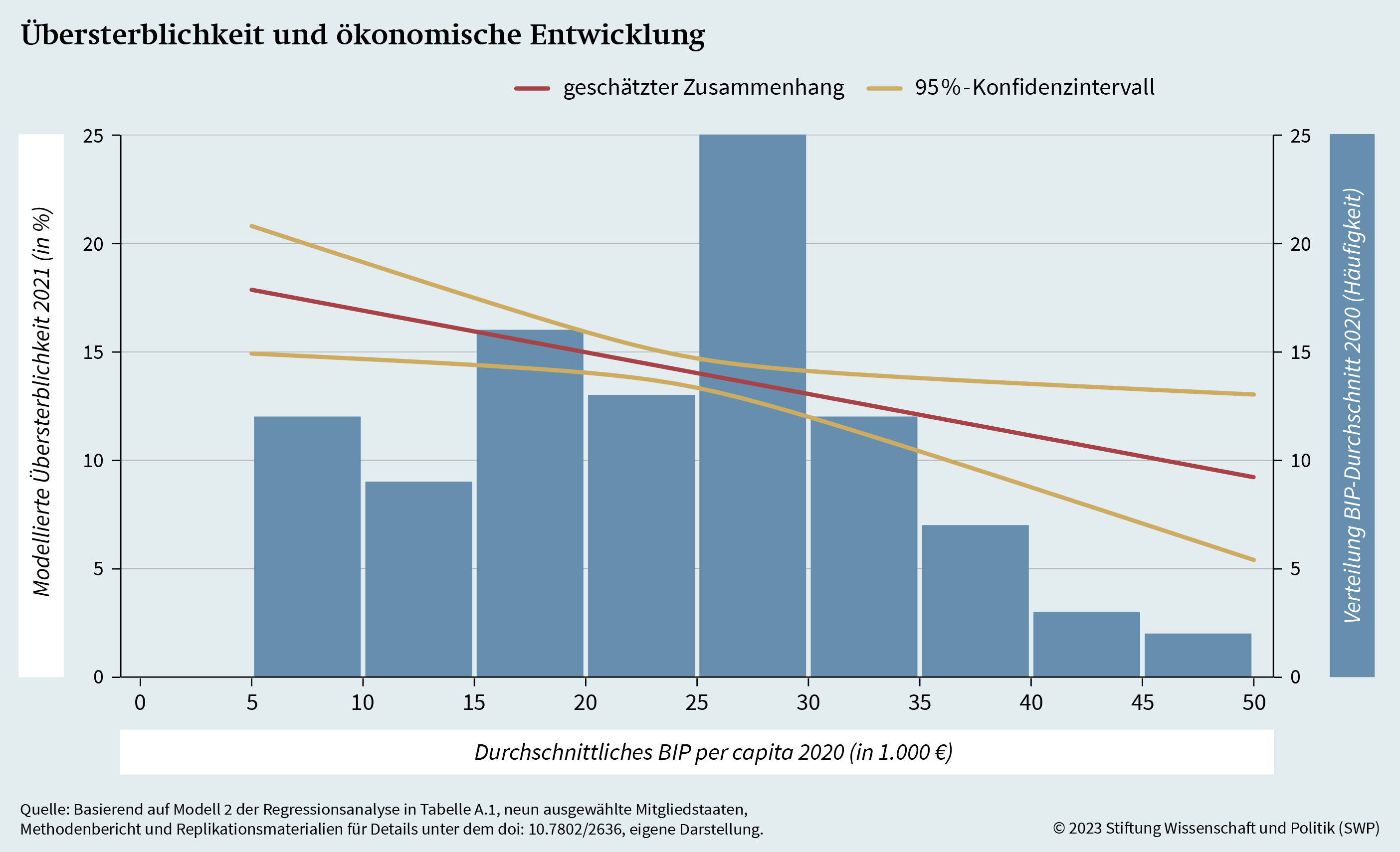
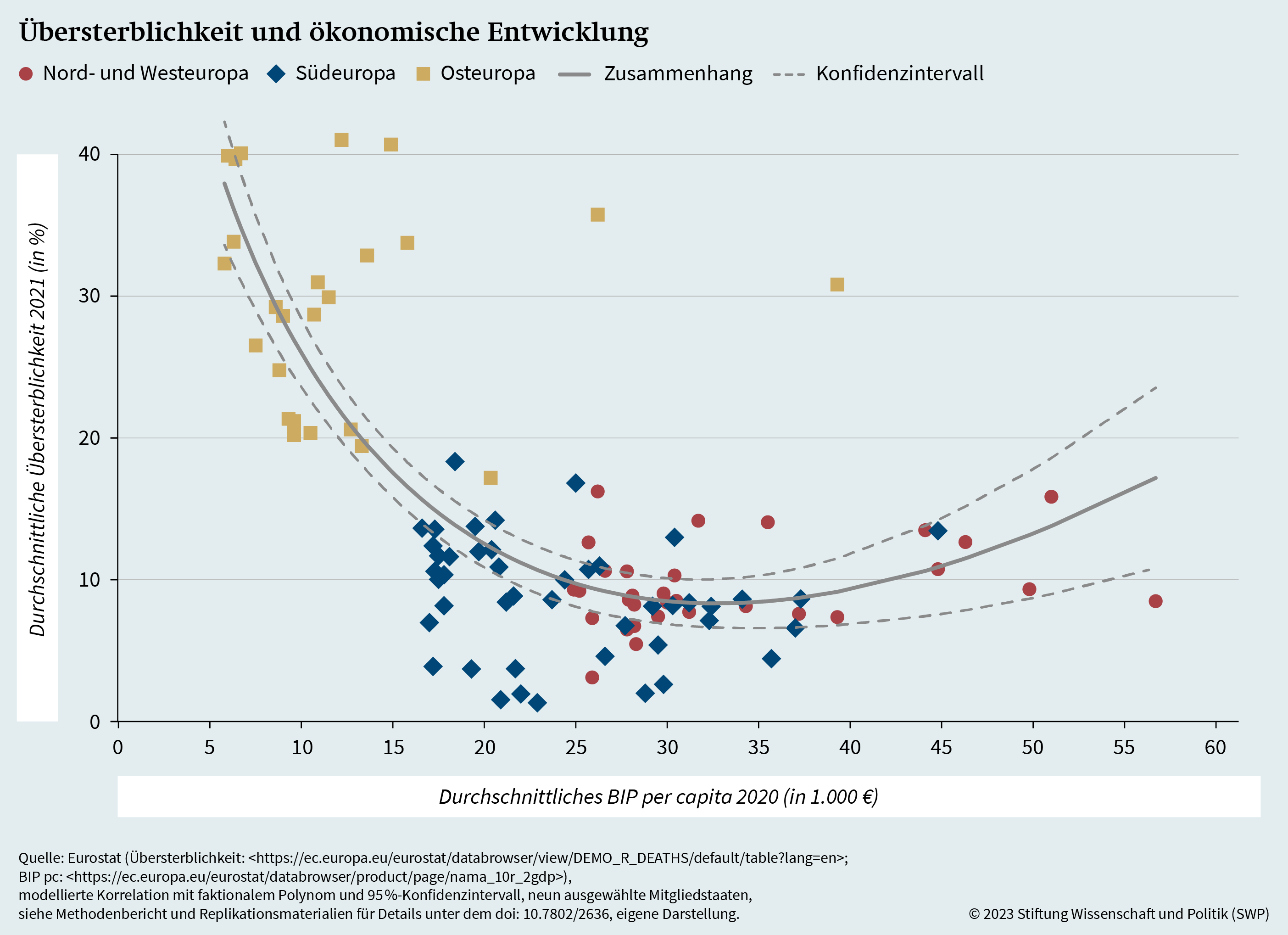
Als Letztes werden die ökonomischen Determinanten der Übersterblichkeit beleuchtet. Dazu wird die Übersterblichkeit auf regionaler Ebene in Abhängigkeit vom nominalen BIP pc der jeweiligen Gebietseinheit unter Rückgriff auf das zuvor bereits verwendete Modell berechnet. Das Ergebnis der Berechnungen veranschaulicht Grafik 11. Die statistische Analyse zeigt eine robuste negative Korrelation zwischen dem BIP pc von Gebietseinheiten im Jahr 2020 und der jeweiligen Übersterblichkeit im Jahr 2021. Diese Korrelation bleibt auch erhalten, wenn für die regionale medizinische Infrastruktur und die weiteren zuvor beschriebenen Determinanten von Übersterblichkeit kontrolliert wird. Die rein deskriptive Assoziation (siehe Grafik A.3) ist etwas quadratischer, und zwar robust über Regionen hinweg. Auf eine quadratische Schätzung wurde in den Modellen verzichtet, da bei der linearen Modellierung keine Verzerrung der Schätzfehler identifiziert wurde. Anders als in den vorangehenden Untersuchungen zeigt hier nicht nur das statistische Modell, sondern auch die deskriptive Darstellung eine negative Korrelation.
Während in der Forschung auch andere strukturelle und individuelle Faktoren zur Erklärung der regionalen und subnationalen Varianz in der Übersterblichkeit angeführt werden, kommt die Untersuchung der Gebietseinheiten der ausgewählten neun EU-Mitgliedstaaten zu dem Ergebnis, dass vor allem ökonomische Deprivation signifikant mit dieser Varianz korreliert. Daneben konnte auch für die medizinische Infrastruktur in Gestalt von Krankenhausbetten im modellierten Zusammenhang unter Kontrolle weiterer Einflussfaktoren eine negative Assoziation mit Übersterblichkeit festgestellt werden, nicht aber im Falle des ärztlichen Personals.
Zusammenfassend legt die statistische Analyse der Determinanten der Übersterblichkeit den Schluss nahe, dass insbesondere der ökonomischen Stärkung von Regionen im Aufbau der EGU größere Bedeutung zukommen sollte. Daneben zeigt sich auch eine Korrelation zwischen dem Ausbau medizinischer Infrastruktur in Gestalt von Krankenhausbetten und Übersterblichkeit, wobei dieser Zusammenhang weniger deutlich ausgeprägt ist als der ökonomische.
Stärkung von Regionen durch ESI-Fonds
Die Stärkung europäischer Gebiete mit dem Ziel, gleichwertige Lebensverhältnisse zu schaffen, zählt zu den Kernkomponenten europäischer Integration und findet auch Ausdruck im Vertragsrecht der EU, etwa in Artikel 174 AEUV. Ein zentrales Element, das die EU zur Schaffung gleichwertiger Lebensverhältnisse nutzen kann, sind die fünf Europäischen Struktur- und Investitionsfonds (ESI-Fonds).61 Im Einzelnen handelt es sich um den Europäischen Fonds für regionale Entwicklung (EFRE), den Europäischen Sozialfonds (ESF), den Kohäsionsfonds (KF), den Europäischen Landwirtschaftsfonds für die Entwicklung des ländlichen Raums (ELER) und den Europäischen Meeres- und Fischereifonds (EMFF).62 Von besonderem Interesse für die Kohäsionspolitik sind EFRE und ESF, die spezifische Mechanismen zur ökonomischen Förderung benachteiligter subnationaler Gebietseinheiten (NUTS-2-Regionen) enthalten. Die beiden Fonds unterscheiden sich dabei in der Zielsetzung der Förderung. Während es beim EFRE darum geht, den wirtschaftlichen, sozialen und territorialen Zusammenhalts durch Förderung von Infrastrukturprojekten zu stärken, stehen beim ESF arbeitsmarktpolitische Maßnahmen im Vordergrund, die die Ausbildung verbessern oder die Eingliederung von Personen in den Arbeitsmarkt und mitunter auch die Anwerbung von Arbeitskräften betreffen.
Kriterien für Kohäsionsförderung
Während grundsätzlich alle Regionen Fördermittel aus dem EFRE und ESF erhalten können, gibt es für Regionen, deren BIP pc pps unter 75 Prozent des EU-Durchschnitts liegt, eine besondere Förderung.63 Die Höhe der Fördersummen ist allerdings nicht an die 75-Prozent-Marke geknüpft. Die Berechnung des BIP pc in pps erfolgt über die Ermittlung des durchschnittlichen regionalen BIP pc pps über einen Zeitraum von drei Jahren. Für den Förderzeitraum 2007 bis 2013 bilden die Jahre 2000 bis 2002 die Grundlage,64 für den Förderzeitraum 2014 bis 2020 die Jahre 2007 bis 2009.65
Die als »weniger entwickelt« bezeichneten Regionen qualifizieren sich für die größtmögliche Förderung durch die EU.66 Dabei werden 85 Prozent der Kosten von der EU kofinanziert, der Hauptteil der Budgets der ESI-Fonds fließt folglich in diese Kohäsions- und Konvergenzförderung.67 Das Spektrum der förderfähigen Projekte reicht vom Ausbau der Infrastruktur über den Umbau von Produktions- und Gewerbeflächen bis zu Ausbildungskursen zur Unterstützung der Eingliederung in den Arbeitsmarkt.68 Zudem umfassen EFRE und ESF auch die Förderung von Projekten, die dazu dienen sollen, die medizinischen Infrastruktur zu verbessern, insbesondere in Osteuropa (siehe Grafik A.4). Die Europäische Kommission ruft mittlerweile sogar explizit dazu auf, ESI-Fonds zu nutzen, um die medizinische Infrastruktur zu verbessern.69 Zu den Zielen möglicher Projekte in diesem Bereich zählen etwa der Aus- und Umbau von medizinischen Zentren sowie von Krankenhäusern,70 die Verbesserung der Verfügbarkeit von Rettungswagen und Krankentransportdiensten71 sowie die Anwerbung von Fachkräften aus Städten oder dem Ausland.72
Effekte von ESI-Förderung
Die möglichen Effekte der ESI-Fonds-Förderung wurden bereits in einer Vielzahl von Studien behandelt. Insbesondere konnte ein positiver Einfluss auf das wirtschaftliche Wachstum festgestellt werden,73 wobei vor allem ländliche Gebiete in der Nähe urbaner Zentren profitierten.74 Dieser Effekt der ESI-Fonds lässt sich auch nach der Finanzkrise beobachten75 und zeigt sich ebenfalls in der jüngsten Förderperiode zwischen 2014 und 2020, jedoch leicht abgeschwächt im Vergleich zu früheren Perioden.76 Zum Teil weisen geförderte Regionen darüber hinaus eine verbesserte medizinische Infrastruktur auf.77 Nationale Behörden haben die Fondsmittel mitunter auch genutzt, um auf regionaler Ebene Maßnahmen zur Eindämmung der Covid-19-Pandemie zu ergreifen.78
Neben diesen positiven Befunden artikuliert eine Reihe von Studien aber auch Zweifel an der flächendeckenden Wirksamkeit der ESI-Fonds-Förderung. Im Vordergrund stehen dabei häufig Fragen zum Wirkmechanismus79 und zur Quantifizierung der Erfolge.80 Wenngleich die vorliegende Studie keine ausführliche Analyse der Effektivität von ESI-Fonds-Förderung liefern kann, ist basierend auf der bisherigen Forschung gleichwohl festzustellen, dass mehrere geförderte Regionen positive ökonomische Entwicklungen verzeichneten; im Einzelnen blieben dabei jedoch Fragen nach dem kausalen Zusammenhang unbeantwortet. Ganz im Sinne dieser Debatten muss auch vorliegender Wirkmechanismus weiter ergründet werden, da die Förderung sowohl direkt als auch indirekt Einfluss auf öffentliche Gesundheit und Gesundheitsversorgung haben kann.
Direkt Einfluss nehmen ESI-Fonds über die unmittelbare Förderung von Projekten zur Verbesserung der Gesundheitsversorgung in den Mitgliedstaaten der EU. Nach den Ergebnissen der Forschung sind die ESI-Fonds geeignet, Gesundheitsungleichheiten zu mildern, indem der Zugang zu medizinischer Infrastruktur verbessert und Gesundheitsrisiken angegangen werden, insbesondere jene, denen vulnerable Gruppen ausgesetzt sind.81 Im Zuge der Erweiterungen der EU boten die Fonds gerade neuen Mitgliedstaaten ein wichtiges Instrument, um Mängel in der Gesundheitsversorgung zu überwinden, zumal Investitionen in das Gesundheitswesen in den jeweiligen nationalen Budgetplänen zum Teil nur eine geringe Priorität hatten.82 In einem Mitgliedstaat wie Polen etwa entfiel der Großteil der finanziellen Mittel auf Projekte, die die Verbesserung von Gesundheitsinfrastruktur durch den Ausbau von Krankenhäusern unterstützen.83 In Litauen wurden Reformen der Gesundheitspflege umfassend mitfinanziert. Während der EFRE direkt auf Infrastruktur wirkt, fokussiert der beschäftigungsbezogene ESF primär auf die Kosten für Aus- und Weiterbildung und nur in Ausnahmefällen auf direkte Zahlung, etwa zur Anwerbung von ärztlichem Personal im ländlichen Raum. Der Erfolg der Fördermaßnahmen lässt sich aber ähnlich wie bei der allgemeinen ökonomischen Entwicklung nach ESI-Fonds-Förderung oft nur schwer evaluieren, da keine einheitlichen Metriken zur Messung existieren.
Neben diesen allgemeinen Projekten wurden ESI-Mittel auch speziell zum Kampf gegen Covid-19 verwendet, indem etwa der Bau von Krankenhäusern und Pflegeeinrichtungen kofinanziert sowie der Erwerb von Schutzausrüstung und Beatmungsgeräten unterstützt wurde – und zwar in Bereichen, die vorher wenig oder gar keine Förderung erhielten.84 Hier zeigen sich direkte Zusammenhänge zwischen der Höhe der aufgewendeten Mittel und der Anschaffung von Ausstattung und Schutzausrüstung. Weiter ergeben sich unmittelbare Konsequenzen für die Gesundheitsversorgung der Bevölkerung, da bestehende Einrichtungen verbessert und Kapazitäten zur Versorgung geschaffen wurden. Zudem zeigen Studien den Zusammenhang auf zwischen Investitionen in den Gesundheitssektor und der damit einhergehenden Verbesserung öffentlicher Gesundheit.85 Die direkte Förderung von Projekten kann damit auf der einen Seite das mitunter geringe Budget für Gesundheit im Haushalt von Mitgliedstaaten aufstocken und auf der anderen Seite weitere Investitionen in einem Haushaltsbereich anregen, der häufig von Kürzungen betroffen ist.86
Bei der Betrachtung des Effekts, den ESI-Fonds auf öffentliche Gesundheit und Gesundheitsversorgung haben können, muss die Höhe der Mittel kritisch in Relation mit der Höhe der nationalen Gesundheitsausgaben gesetzt werden. In Ungarn flossen beispielsweise laut der Cohesion Open Data Platform im Förderzeitraum 2014 bis 2020 etwa 389 Millionen Euro aus dem EFRE in Gesundheitsinfrastruktur, während das Land gemäß den Daten der Weltbank im Jahr 2019 ca. 10,3 Milliarden Euro aus dem Staatshaushalt für Gesundheit ausgab. Ähnlich verhält es sich mit Bulgarien, wo im selben Förderzeitraum ca. 41 Millionen Euro aus dem EFRE einem Gesundheitsbudget von etwa 4,87 Milliarden Euro gegenüberstanden. Dass die Mittel aus den ESI-Fonds nur einen Bruchteil der Gesamtinvestitionen in den Gesundheitssektor ausmachen, hängt auch damit zusammen, dass der Anteil der Ausgaben für Gesundheit aus den ESI-Fonds zwischen 2014 und 2020 nur bei etwa 6,2 Prozent lag.
Der Anteil an Mitteln für Gesundheitsprojekte ist also relativ gering. Doch ESI-Fonds können auch indirekt über die allgemeine Stimulation ökonomischer Entwicklung zur Verbesserung der öffentlichen Gesundheit und Gesundheitsversorgung beitragen.87
Indirekter Einfluss von ESI-Fonds
Gerade angesichts der vergleichsweise geringen Mittel aus den ESI-Fonds, die in Gesundheitsprojekte fließen, aber auch mit Blick auf die ökonomischen Determinanten von Gesundheit gilt: Den indirekten Effekten von ESI-Fonds, die bei der Förderung der wirtschaftlichen Entwicklung von Gebieten zu beobachten sind, kommt große Bedeutung zu. In einer umfangreichen Studie konnte gezeigt werden, dass individuelle Armut und materielle Deprivation nur bedingt Unterschiede in der Übersterblichkeit während der Pandemie erklären können. Dagegen ließ sich ein positiver Zusammenhang zwischen geringerer regionaler ökonomischer Entwicklung und Übersterblichkeit im zweiten Jahr der Pandemie nachweisen.88 Dies stimmt auch mit den Befunden anderer Studien überein, wonach das regionale BIP und Indikatoren für objektive sowie subjektive Gesundheit innerhalb der EU eng miteinander verknüpft sind.89 In der EU scheint folglich die regionale ökonomische Entwicklung von besonderer Relevanz für die Bekämpfung von Gesundheitsgefahren zu sein. In Anbetracht der positiven Effekte von ESI-Fonds auf das regionale Wirtschaftswachstum ist insofern davon auszugehen, dass sich die Förderung auch indirekt auf öffentliche Gesundheit und Gesundheitsversorgung auswirkt. Das gilt nicht zuletzt deshalb, weil die ökonomische Entwicklung von Regionen auch mit dem Auf- und Ausbau medizinischer Infrastruktur einhergeht. Als Kausalmechanismus zeigt sich zudem ein Zusammenhang zwischen wirtschaftlicher Entwicklung und Gesundheitsausgaben90 sowie eine Verbindung zwischen Gesundheitsausgaben und Qualität der Gesundheitsversorgung, gemessen an der Zufriedenheit der Bevölkerung mit dem nationalen Gesundheitssystem.91
Weitere Fonds zur Gesundheitsförderung
Neben den ESI-Fonds existieren weitere Fonds, die Gesundheit in der EU fördern. Die wichtigsten sind »EU4Health«, »Horizon Europe«, »InvestEU« sowie »Recovery and Resilience Facility« (RRF).
Das neue Gesundheitsprogramm EU4Health, Laufzeit 2021 bis 2027, wird von der EU regelmäßig als zentrales Element für den Aufbau der EGU dargestellt.92 Dieses nunmehr vierte Gesundheitsprogramm der EU hat ein deutlich größeres Budget als die vorangegangenen Programme und ist auch noch ambitionierter. Das dritte Gesundheitsprogramm der EU (der Vorgänger von EU4Health) war mit einem Budget von 46 Millionen Euro ausgestattet und zielte auf Verbesserungen in den Bereichen Gesundheitsgefahren, ‑determinanten und -informationen ab. Der neue EU4Health-Fonds hat ein Budget von 5,3 Milliarden Euro. Diese deutlich erhöhte Finanzausstattung ist einzig auf die Erfahrungen aus der Covid-19-Pandemie zurückzuführen. Vor der Pandemie wurde noch darüber diskutiert, das EU-Gesundheitsprogramm gänzlich zu streichen und in andere Förderinitiativen wie den ESF zu integrieren.93 Ziele von EU4Health sind die Verbesserung der Gesundheit, die Bekämpfung grenzüberschreitender Gesundheitsgefahren, die Umsetzung der Arzneimittelstrategie und die Stärkung von Gesundheitssystemen.94 Dabei wird auch eine Verzahnung mit Fonds wie dem ESF und dem EFRE angestrebt, um den Zugang zu Gesundheitsversorgung und die regionale medizinische Infrastruktur zu verbessern.95
Die Programme Horizon Europe und deren Vorgänger Horizon 2020 fördern vor allem Forschung mit Blick auf die Sustainable Development Goals (SDG) der Vereinten Nationen.96 Dabei kommt auch der Forschung zu Gesundheitsthemen Bedeutung zu. Doch diese Forschung führt naturgemäß nicht unmittelbar zu einer Verbesserung der öffentlichen Gesundheit und des Zugangs zu Gesundheitsdienstleistungen.
Demgegenüber fördert das Programm InvestEU insbesondere nachhaltige Infrastruktur, Forschung und Entwicklung sowie Digitalisierung; dabei liegt ein Fokus vor allem auf kleinen und mittleren Unternehmen, auch hier spielen Gesundheitsthemen eine Rolle.97 So werden etwa Projekte zur Entwicklung neuer Technologien in der Gesundheitsversorgung und Diagnostik gefördert, aber auch strategische Investitionen im pharmazeutischen Sektor getätigt.98
Zuletzt wurde innerhalb des NextGenerationEU-Programms die temporäre »Recovery and Resilience Facility« (RRF) mit einem Budget von 723,8 Milliarden Euro etabliert, um Mitgliedstaaten bei der Überwindung der Folgen der Pandemie zu unterstützen und gleichzeitig widerstandsfähiger gegen zukünftige Krisen zu machen.99 Etwas weniger als die Hälfte des Budgets entfällt auf Fördermittel, die nicht zurückgezahlt werden müssen. Neben der allgemeineren Konjunkturförderung umfasst die RRF auch Projekte mit direktem Gesundheitsbezug. Dazu zählen beispielsweise Projekte zur Förderung der Zusammenarbeit zwischen Angehörigen der Gesundheitsberufe, Patientenorganisationen, der öffentlichen Verwaltung des Gesundheitswesens und den Akteurinnen und Akteuren im Bildungs- und Wissenschaftsbereich100 sowie Projekte zum Aufbau von Zentren, die eine bessere Prävention, Diagnose und Behandlung von Krebs ermöglichen sollen.101
Diese und weitere Fonds haben mehr oder weniger direkte Bezüge zu Gesundheitsthemen. EFRE und ESF sind dagegen jene Fonds, die primär dazu dienen sollen, die medizinische Infrastruktur auf- und auszubauen und zur sozioökonomischen Konvergenz von Regionen beizutragen. Insofern stellt sich die Frage, welche Rolle diese beiden ESI-Fonds bei der Verbesserung der Gesundheit innerhalb der EU und beim Aufbau der EGU spielen können.
Verbesserung der Gesundheit in der EU
Die EU nutzte die ESI-Fonds – vor allem bis zur Neuauflage des EU-Gesundheitsprogramms durch EU4Health – stets als primäres Instrument, um zur Verbesserung der öffentlichen Gesundheit und der Gesundheitsversorgung der Bevölkerung beizutragen. Die Kompetenzen der EU sind in diesem Bereich gemäß Artikel 4 und 6 sowie Artikel 168 AEUV deutlich beschränkt.
Basierend auf den Ausführungen zu Gesundheitsungleichheiten in der EU und der diskutierten Literatur zur Wirkung von EU-Fonds, wird zunächst die These untersucht, dass ESI-Fonds imstande sind, die regionale medizinische Infrastruktur zu verbessern. Anschließend wird die These evaluiert, dass ESI-Fonds den Aufbau resilienter Gesundheitssysteme unterstützen und dadurch Mitgliedstaaten in die Lage versetzen, künftigen Krankheitsausbrüchen wirksamer begegnen. Zur Analyse beider Thesen bedarf es eines ausgewählten Forschungsdesigns, das es ermöglicht, den Effekt der Förderung sowohl auf die medizinische Infrastruktur als auch auf die Resilienz in der Pandemie zu bestimmen und dabei andere Einflussfaktoren zu kontrollieren.
Messung der Effekte von ESI-Fonds
Bei der Messung des Effekts von ESI-Fonds stellen die mitunter langen Laufzeiten von Projekten eine methodische Herausforderung dar. Während einige Projekte innerhalb weniger Jahre abgeschlossen werden, können größere Projekte, etwa zur Erweiterung und zum Umbau von Krankenhäusern, teilweise fünf oder mehr Jahre dauern. Außerdem ist die Vergabe der Projektmittel zwar für den jeweiligen Zeitraum des mehrjährigen Finanzrahmens (MFR) festgelegt, die tatsächliche Ausschüttung kann jedoch auch später erfolgen. Der jüngste Förderzeitraum vor der Pandemie von 2014 bis 2020 ist folglich zu kurz, um bereits im letzten Jahr der Förderung Effekte messen zu können. Insofern kommt vor allem der Förderung im Zeitraum 2007 bis 2013 große Bedeutung zu.
Für den Förderzeitraum 2007 bis 2013 ist anzunehmen, dass der Großteil der Projekte im ersten Jahr der Pandemie abgeschlossen war. Damit lässt sich zum einen die Veränderung der medizinischen Infrastruktur in den geförderten Regionen zwischen 2006 und 2020 vergleichen und zum anderen untersuchen, ob die geförderten Regionen besser durch die Pandemie gekommen sind als andere Regionen. Da es auch schon vor 2007 ESI-Förderung gab, könnte argumentiert werden, dass auch deren Effekt zu untersuchen wäre. Allerdings fanden diese Förderrunden zeitlich vor der EU-Osterweiterung statt oder allenfalls in deren Anfängen. Wie zuvor bereits beschrieben, waren vor allem osteuropäische Regionen stark von der Pandemie betroffen. Es ist also aus methodischer Sicht geboten, jene ESI-Förderung in den Vordergrund zu stellen, von der gerade auch diese Regionen profitiert haben. Folglich liegt der Schwerpunkt der Evaluation der ESI-Fonds auf der Förderperiode 2007 bis 2013.
Verbesserung der medizinischen Infrastruktur
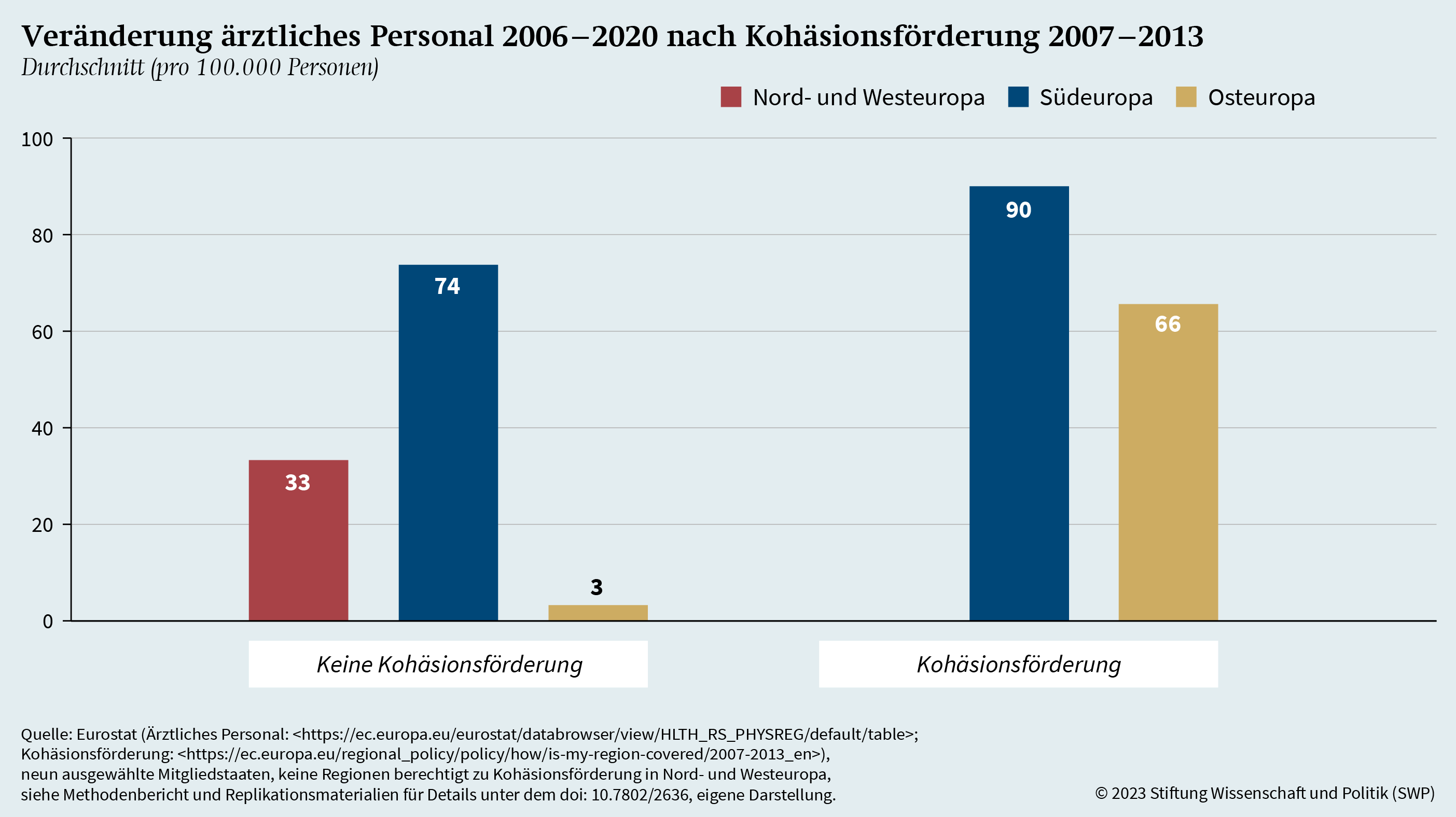
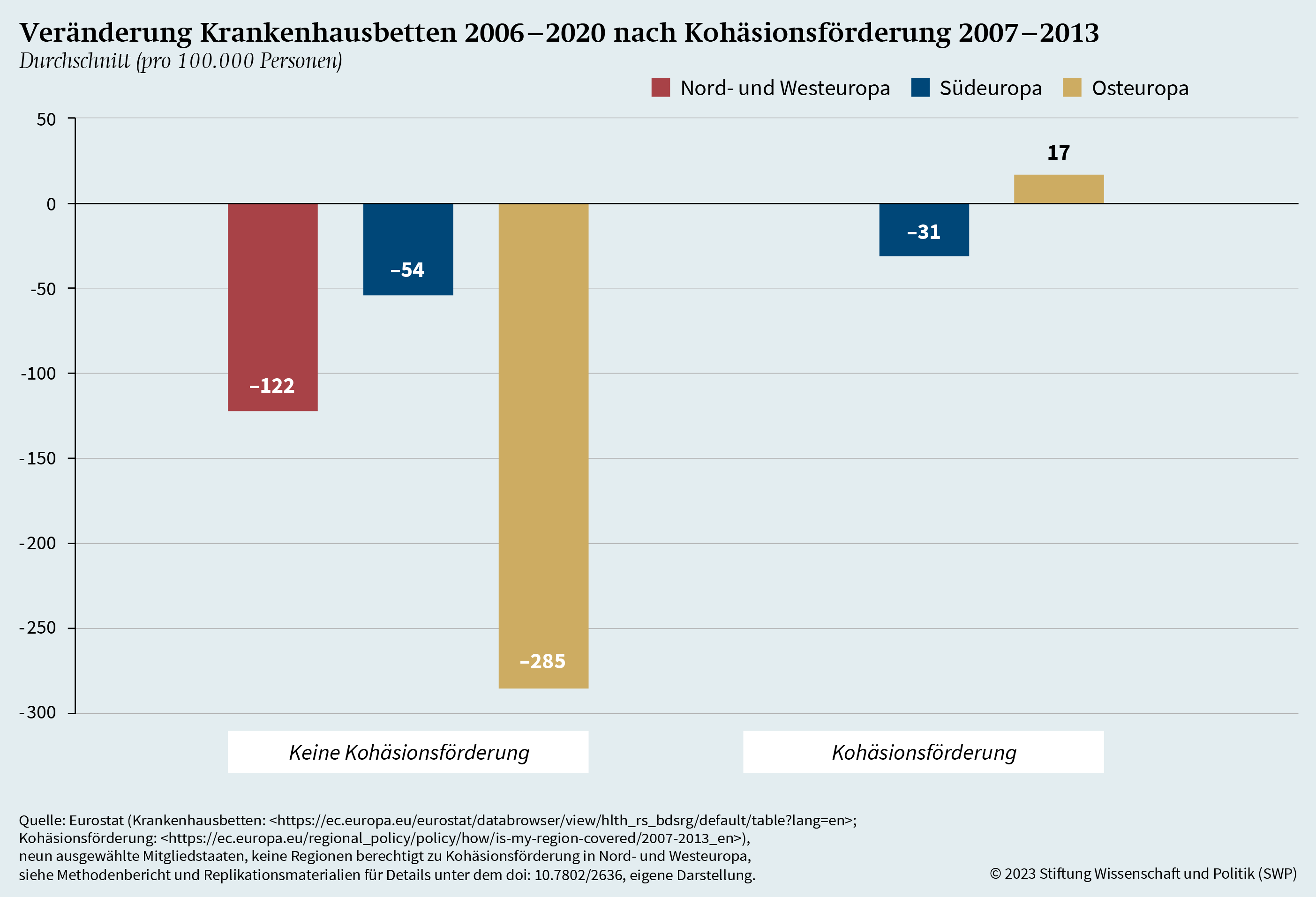
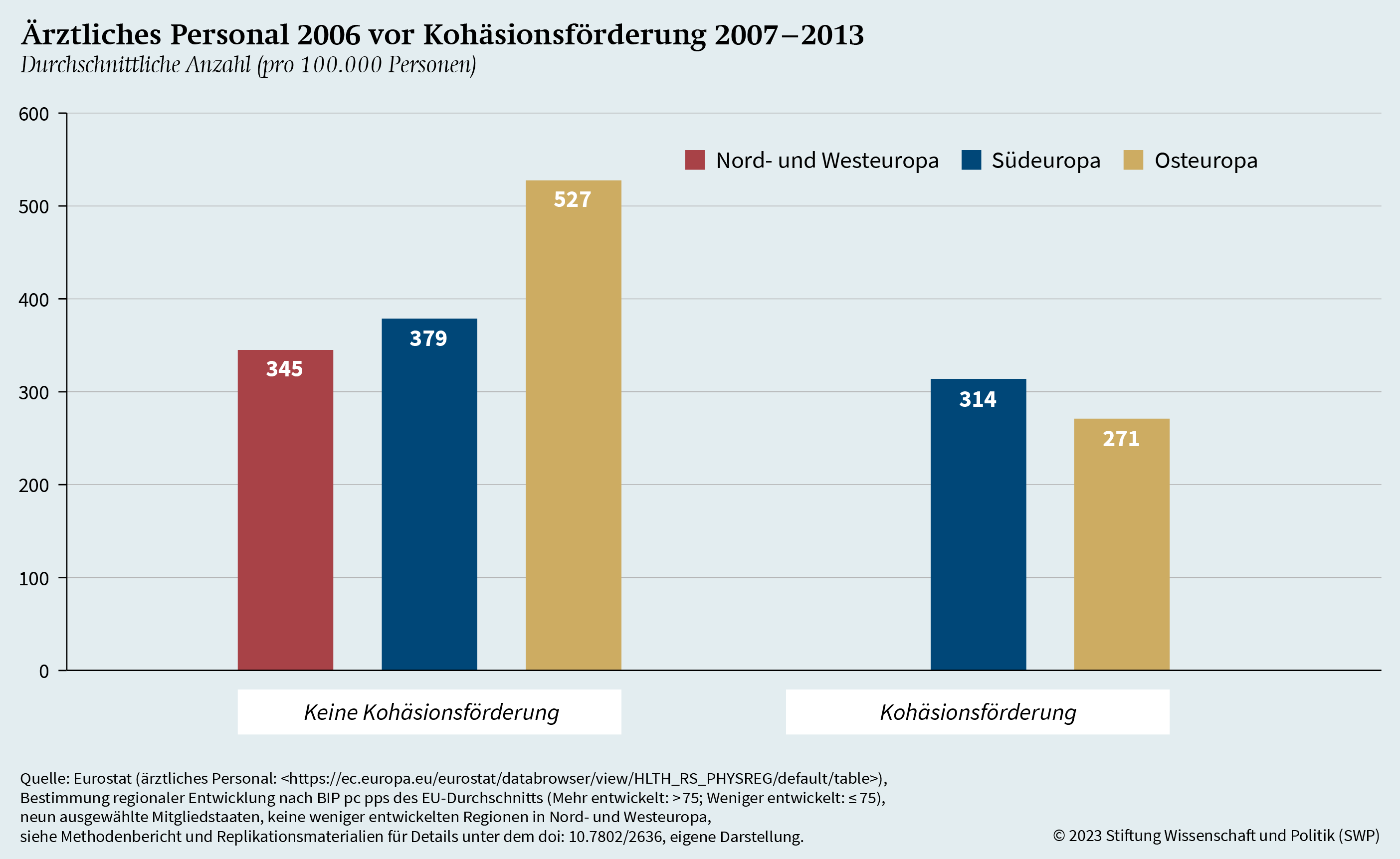
Auf Basis bisheriger Forschung zur Wirkung von ESI-Fonds wurde die These aufgestellt, dass die Förderung eine Verbesserung der medizinischen Infrastruktur bewirkt. Um diese These zu überprüfen, wird die Veränderung des ärztlichen Personals und der Anzahl der Krankenhausbetten analysiert, und zwar jeweils im Verhältnis zur Bevölkerung und ab dem Jahr 2006, also vor Beginn der Förderung 2007. In Grafik 12 wird die Veränderung des ärztlichen Personals seit 2006 in Abhängigkeit vom Empfang der umfangreichen Kohäsionsförderung dargestellt.102
Die Grafik zeigt, dass alle Gebietseinheiten in den drei europäischen Regionen im Durchschnitt seit 2006 ärztliches Personal dazugewonnen haben. Größere Zugewinne verbuchen jedoch jene Gebietseinheiten, die Kohäsionsförderung erhalten haben. Dies gilt ganz besonders für die Gebiete in Osteuropa, die sich für die Kohäsionsförderung qualifizierten. Diese 23 Gebiete zeigen eine weitaus stärkere Zunahme des ärztlichen Personals als jene zwei osteuropäischen Gebietseinheiten, die keinen Anspruch auf Kohäsionsförderung hatten. In Südeuropa ist die Verteilung mit 29 nicht geförderten und 16 geförderten Regionen etwas ausgeglichener. Auch hier lässt sich aber ein – allerdings recht kleiner – Unterschied in der positiven Veränderung beim Anteil des ärztlichen Personals erkennen.
Darüber hinaus bedeutet diese Veränderung eine positive Entwicklung im Sinne der regionalen Konvergenz (siehe Grafik A.5). Im Jahr 2006 lag die Zahl der Ärztinnen und Ärzte in den förderfähigen osteuropäischen Gebietseinheiten im Durchschnitt noch bei 271 pro 100.000 Personen und damit deutlich hinter den beiden nicht förderfähigen osteuropäischen Gebietseinheiten (527 pro 100.000 Personen). Ähnliches gilt auch für Südeuropa, wo in den förderfähigen Einheiten 2020 314 Ärztinnen und Ärzte pro 100.000 Personen registriert wurden, während sich der Wert in den nicht förderfähigen Einheiten auf 379 pro 100.000 Personen belief. Dreizehn Jahre nach Beginn der Kohäsionsförderung 2007 ist damit eine Konvergenz beim ärztlichen Personal der kohäsionsförderfähigen Regionen festzustellen.
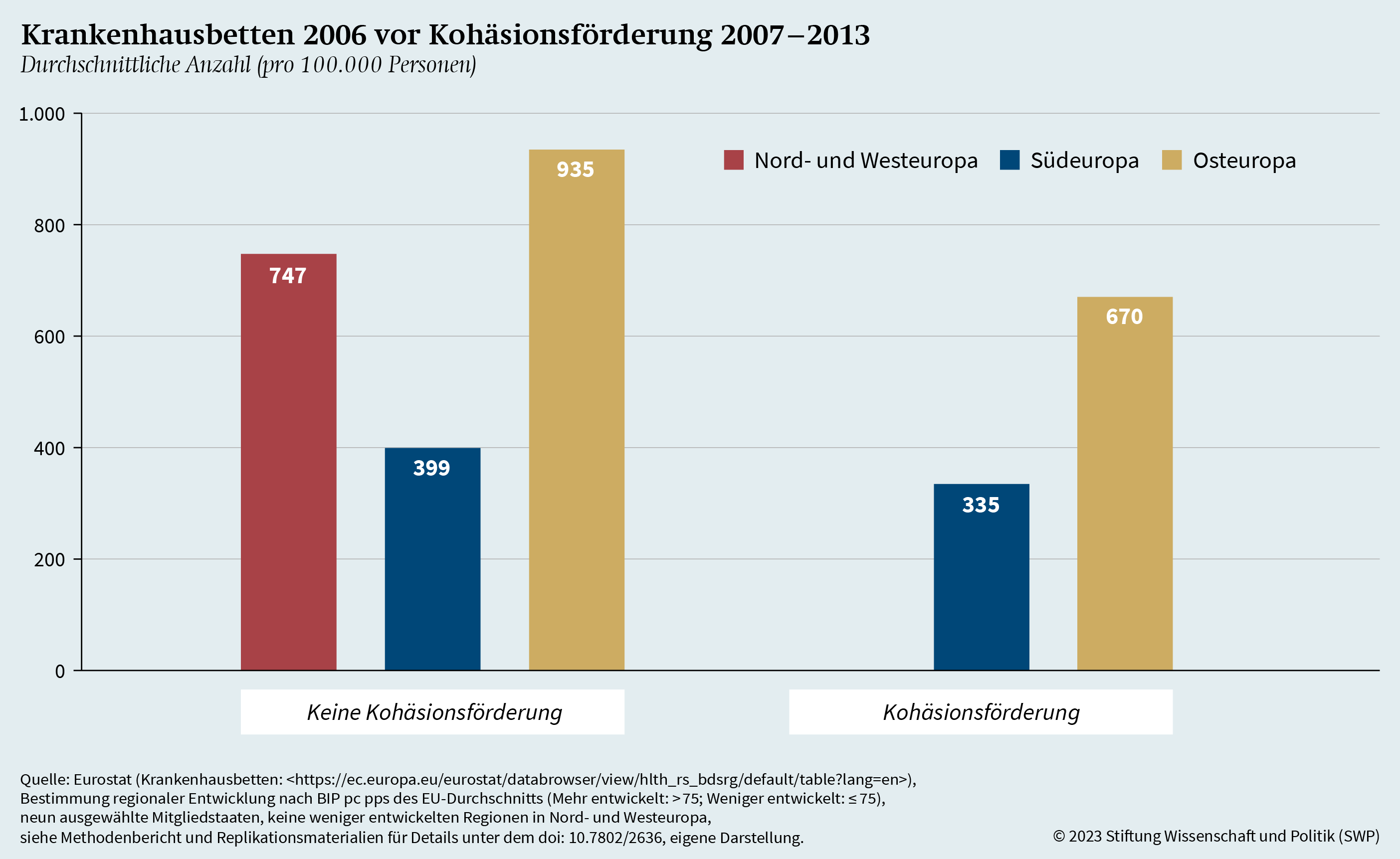
Grafik 13 stellt die durchschnittliche Entwicklung der Zahl der Krankenhausbetten pro 100.000 Personen in den analysierten Gebietseinheiten dar.103 Erneut wird unterschieden zwischen Gebieten mit und ohne Anspruch auf Kohäsionsförderung. Anders als im Falle des ärztlichen Personals ist die Zahl der Krankenhausbetten in fast allen Regionen kleiner geworden. Einzig in den förderfähigen osteuropäischen Gebietseinheiten gab es eine positive Entwicklung.
Bemerkenswert ist insbesondere der deutliche Rückgang der Zahl von Krankenhausbetten pro 100.000 Personen in den beiden osteuropäischen Gebietseinheiten ohne Kohäsionsförderung. In Südeuropa zeigen die geförderten Gebiete eine – wenn auch nur minimal – weniger negative Veränderung beim Anteil der Krankenhausbetten. Mit Blick auf die Anzahl an Krankenhausbetten vor Beginn der Förderung lässt sich wie schon im Fall des ärztlichen Personals erkennen, dass die nicht förderfähigen Regionen im Durchschnitt mehr Krankenhausbetten hatten als die förderfähigen Regionen (siehe Grafik A.6). In südeuropäischen Gebietseinheiten lag 2006 die Zahl der Krankenhausbetten pro 100.000 Personen in nicht förderfähigen Regionen bei 399, in den nach 2006 geförderten Regionen dagegen bei 335. Noch deutlicher unterschieden sich die Gebietseinheiten in Osteuropa. Die nicht geförderten Gebiete besaßen 2006 im Durchschnitt 935 Krankenhausbetten pro 100.000 Personen. Dagegen verfügten die geförderten Gebiete in Osteuropa vor Beginn der Förderung im Durchschnitt nur über 670 Krankenhausbetten pro 100.000 Personen. Die positive Entwicklung bei der Zahl der Krankenhausbetten in osteuropäischen Gebieten während der Laufzeit der Kohäsionsförderung ist daher noch markanter als jene beim ärztlichen Personal.
Weitere Berechnungen (siehe Tabelle A.2 und A.3) stützen die beschriebenen Befunde. Dabei zeigt sich, dass – unter Kontrolle anderer möglicher Faktoren und bei Berücksichtigung länderspezifischer Unterschiede – insbesondere die positive Veränderung der Zahl der Krankenhausbetten in osteuropäischen Gebieten mit der Kohäsionsförderung korreliert. Gemäß den statistischen Modellen ist die positive Entwicklung beim ärztlichen Personal jedoch nicht signifikant über alle Regionen hinweg. Insofern findet vor allem die positive Entwicklung der Krankenhausbetten Rückhalt in den Ergebnissen, die aus der Untersuchung des Effekts der ESI-Fonds gewonnen wurden.
Aufbau resilienter Gesundheitssysteme durch ESI-Fonds
Die dritte und letzte These besagt, dass ESI-Fonds den Aufbau resilienter Gesundheitssysteme unterstützen können. Dabei stellen sich erneut die zuvor skizzierten Herausforderungen, den Effekt der Kohäsionsförderung herauszuarbeiten. Die Forschung zum Effekt der Förderung nutzt üblicherweise komplexere ökonometrische Modelle, bei denen Gebietseinheiten, die Kohäsionsförderung erhalten haben, mit möglichst ähnlichen Einheiten verglichen werden, die keine Kohäsionsförderung erhalten haben.104 Der grundsätzliche Ansatz ist hier, Gebietseinheiten um den Cut-off-Punkt von 75 Prozent des BIP pc pps gemessen am EU-Durchschnitt auf ihre Unterschiede hin zu untersuchen.
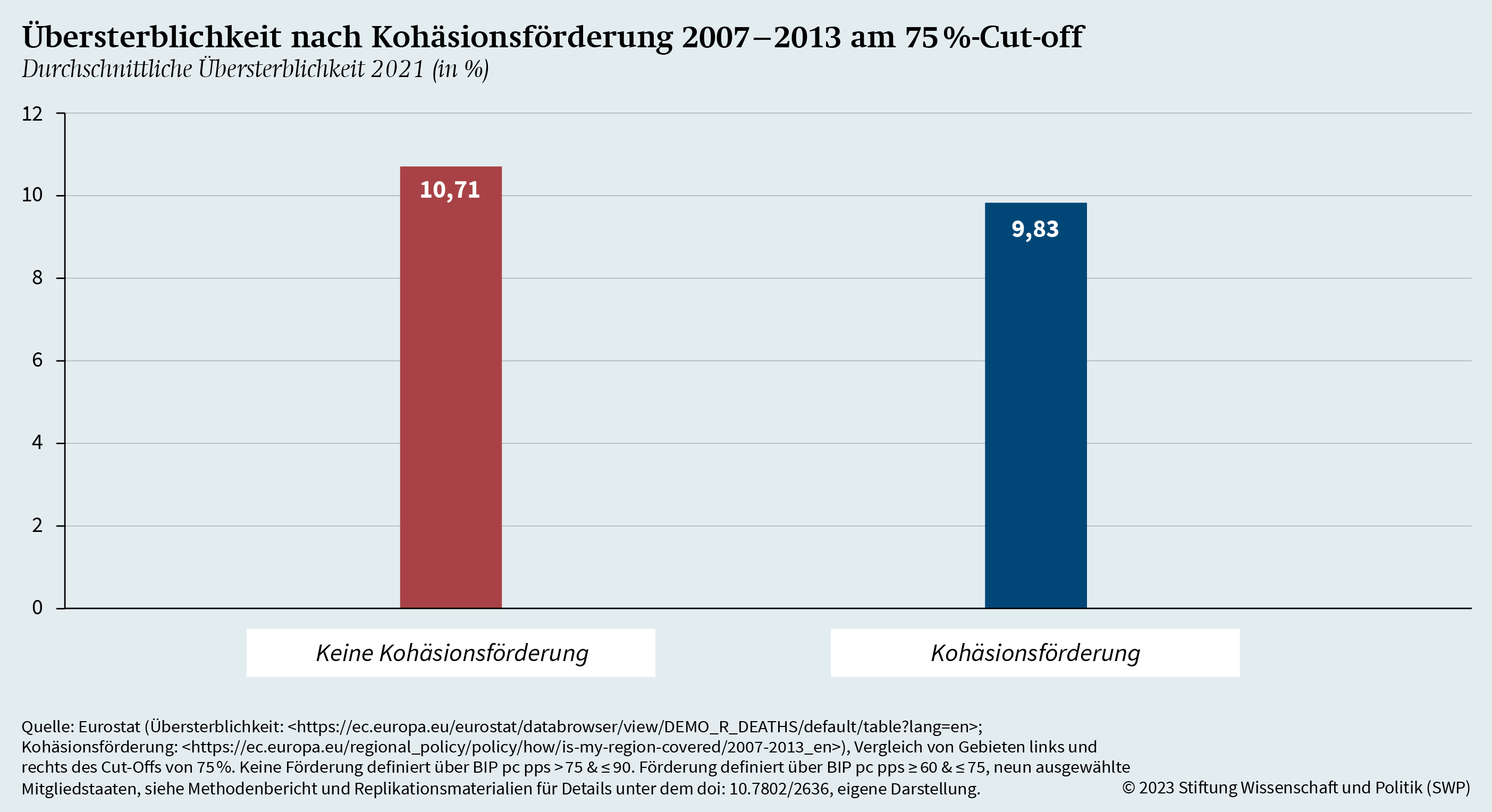
Diesem Ansatz folgend zeigt Grafik 14 die Übersterblichkeit in Regionen im Bereich von 15 Prozentpunkten unterhalb und oberhalb des Cut-off-Punkts. Im Bereich von 60 bis 75 Prozent, und damit unterhalb des Cut-offs, liegen elf Gebietseinheiten, die zwischen 2007 und 2013 Kohäsionsförderung erhalten haben. Die durchschnittliche Übersterblichkeit in diesen Regionen liegt bei 9,8 Prozent. In den Bereich von über 75 bis 90 Prozent des EU-BIP-Durchschnitts fallen elf nicht geförderte Gebietseinheiten. In ihnen beziffert sich die durchschnittliche Übersterblichkeit 2021 auf 10,7 Prozent und damit lediglich auf 0,9 Prozentpunkte über dem Durchschnitt in den geförderten Regionen.
Derselbe Befund ergibt sich auch bei der komplexeren Analyse unter Berücksichtigung verschiedener anderer Einflussmöglichkeiten. Hierbei wurde mittels eines Regressions-Diskontinuitäts-Designs untersucht, ob ein »lokaler durchschnittlicher Behandlungseffekt« (LATE) durch die Kohäsionsförderung am Cut-off-Punkt von 75 Prozent festzustellen ist (siehe Tabelle A.4). Aus dem negativen Befund kann gefolgert werden, dass sich jene Gebiete, die Kohäsionsförderung erhalten haben, in puncto Übersterblichkeit nicht systematisch von vergleichbaren Gebieten ohne Kohäsionsförderung unterscheiden. Wie zuvor bereits diskutiert, kommt jedoch den ökonomischen Determinanten von Gesundheit besondere Bedeutung zu. Es besteht somit die Möglichkeit, dass Gebietseinheiten, die sich aktuell noch im Prozess der Konvergenz befinden, noch keine Effekte aufweisen, da sich hier die ökonomische Entwicklung noch nicht vollzogen hat und damit auch keine größere Resilienz gegenüber Gesundheitskrisen vorliegt. Für die Untersuchung des möglichen Einflusses von Kohäsionsförderung müssen folglich die Gebiete mit erfolgreicher Förderung besonders in den Fokus genommen werden.
Erfolgreiche Förderung von Regionen
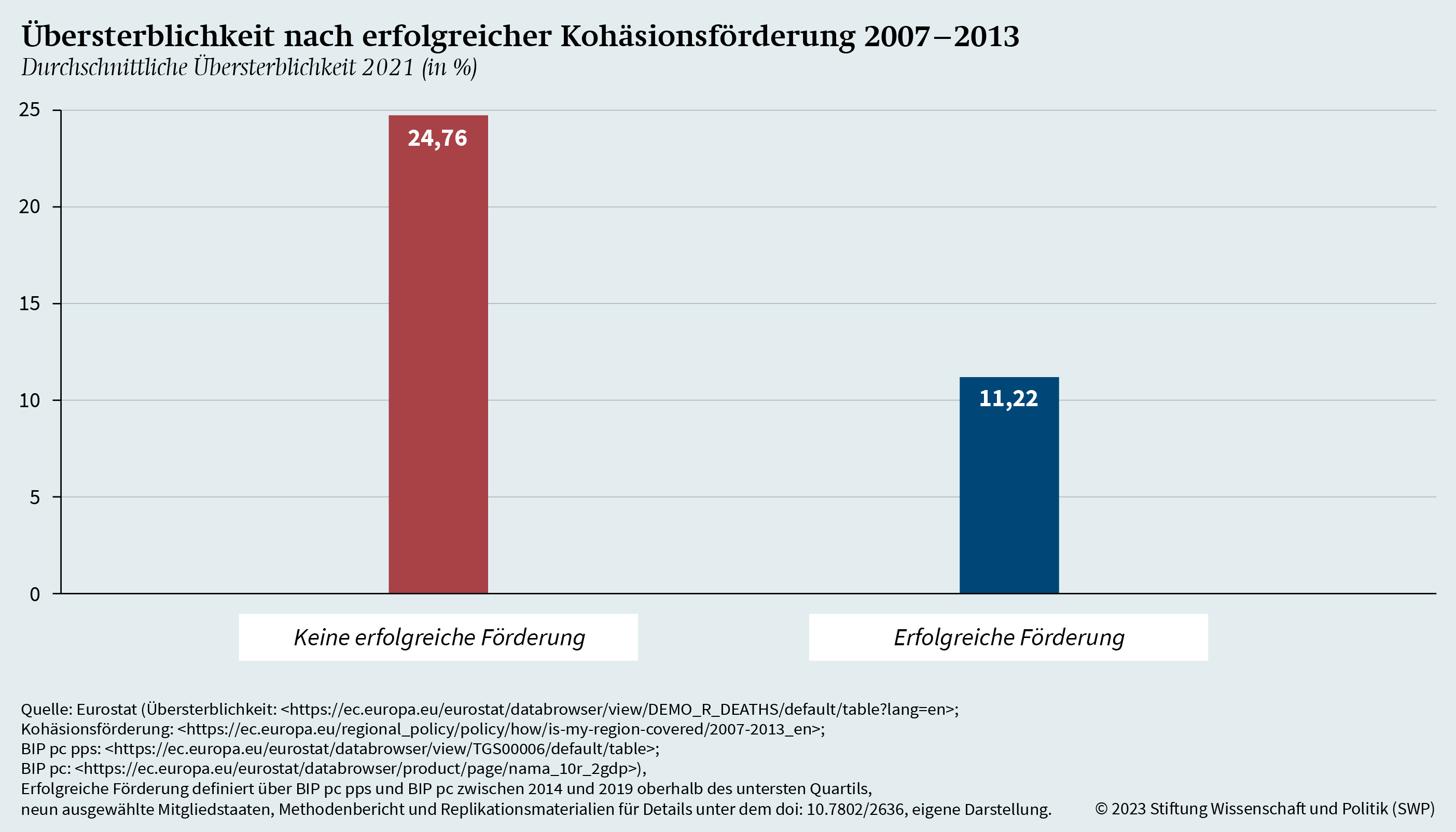
Gebiete werden hier als erfolgreich gefördert definiert, wenn sie zwischen 2007 und 2013 Anspruch auf Kohäsionsförderung hatten und zu den reichsten 75 Prozent der EU-NUTS-2-Regionen zählten, gemessen am anteiligen BIP pc pps sowie am anteiligen BIP pc zwischen 2014 und 2019. Nicht erfolgreich geförderte Regionen zählen somit nach der Förderung immer noch zu den ärmsten 25 Prozent der EU-NUTS-2-Regionen. Nach der hier verwendeten Unterscheidung stehen dreißig bislang nicht erfolgreich geförderte Regionen neun erfolgreich geförderten gegenüber.
Dieser Befund könnte Anlass geben, die Förderung durch ESI-Fonds und deren Nutzung als Konvergenzinstrument in Zweifel zu ziehen. Doch handelt es sich bei den untersuchten Jahren zwischen 2007 und 2013 um einen Förderzeitraum, der mehrheitlich Regionen aus neuen osteuropäischen Mitgliedstaaten betraf; nord- und westeuropäische Gebietseinheiten sind zuvor bereits erfolgreich gefördert worden.105 Darüber hinaus fällt die Förderperiode 2007 bis 2013 in die Eurokrise, für die ein immer noch positiver, aber durchaus reduzierter Effekt der ESI-Fonds festgestellt wurde.106 Das Kriterium des Erfolgs orientiert sich dabei an der relativen ökonomischen Entwicklung anderer Gebiete. Dass eine Förderung nicht erfolgreich war, bedeutet also nicht automatisch, dass es keine positive Entwicklung im BIP der betroffenen Gebietseinheit gab, sondern lediglich, dass sich das relative BIP – sei es aufgrund langsamen Wachstums der Gebietseinheit oder schnelleren Wachstums anderer Gebietseinheiten – nicht angepasst hat. Das Ergebnis des Vergleichs wird in Grafik 15 dargestellt.
Die Grafik zeigt einen Unterschied bei der durchschnittlichen Übersterblichkeit in bereits erfolgreich und in bisher nicht erfolgreich geförderten Gebietseinheiten: In den dreißig bislang nicht erfolgreich geförderten Regionen lag die Übersterblichkeit im Jahr 2021 bei durchschnittlich 24,8 Prozent, in den neun erfolgreich geförderten Regionen dagegen nur bei etwa 11,2 Prozent. Der positive Zusammenhang mit der erfolgreichen Förderung besteht auch dann, wenn andere Einflussfaktoren kontrollierend einbezogen werden (siehe Tabelle A.5). Interessant ist aber auch die Verteilung innerhalb der Gruppen. Die neun erfolgreich geförderten Gebietseinheiten gehören zu Italien (Basilikata), Portugal (Alentejo und Algarve), Spanien (Galicien, Asturien, Kastilien-La Mancha, Andalusien und Murcia) und Rumänien (Bukarest-Ilfov). Während die erfolgreich geförderten südeuropäischen Regionen eine Übersterblichkeit von durchschnittlich maximal 8,2 Prozent aufweisen, liegt Bukarest-Ilfov mit 35,8 Prozent deutlich über dem Durchschnitt, ungeachtet der positiven wirtschaftlichen Entwicklung.
Doch auch einige wenige der bisher nicht erfolgreich geförderten Regionen verzeichnen eine relativ geringe Übersterblichkeit. Dazu zählen in Portugal die Region Norte (7,0 Prozent) und die Azoren (3,9 Prozent) und in Spanien die Region Extremadura (8,1 Prozent). Auffällig ist, dass auch die nicht erfolgreich geförderten Gebietseinheiten mit geringer Übersterblichkeit zu Südeuropa gehören. Obwohl diese Gebietseinheiten eine geringere wirtschaftliche Entwicklung aufweisen, liegt die Übersterblichkeit in diesen Einheiten deutlich unter jener der zuvor erwähnten erfolgreich geförderten Gebietseinheit in Rumänien. Während also wirtschaftliche Entwicklung – mitunter angestoßen durch EFRE- und ESF-Förderung – mit geringerer Übersterblichkeit korreliert, gibt es vereinzelt Abweichungen von diesem generellen Trend. Diesen Abweichungen soll im folgenden Kapitel nachgegangen werden.
Fallanalyse ausgewählter Gebietseinheiten
Die explorative Analyse beschränkt sich auf Gebietseinheiten mit positiver wirtschaftlicher Entwicklung und hoher Übersterblichkeit sowie auf nicht erfolgreich geförderten Gebietseinheiten mit geringer Übersterblichkeit und einem vergleichsweise niedrigen BIP in Prozent des EU-BIP. Als repräsentativ für Gebiete mit positiver Entwicklung wurden aus Rumänien Bukarest-Ilfov (RO32) und aus Bulgarien Jugosapaden (BG41) ausgewählt. Das letztere Gebiet fällt aufgrund der BIP-pro-Kopf-Entwicklung nicht unter die im vorherigen Kapitel untersuchten erfolgreich geförderten Regionen, zeigt aber dennoch relativ zum EU-Durchschnitt eine positive BIP-Entwicklung. Als nicht erfolgreich geförderte Gebiete werden aus Portugal Norte (PT11) und aus Spanien Extremadura (ES43) einbezogen.
Ziel der Analyse ist es, systematische Unterschiede zwischen diesen vier Gebietseinheiten zu identifizieren, um so Rückschlüsse auf Determinanten der Übersterblichkeit zu ziehen, die im Aufbau der EGU neben der bereits diskutierten medizinischen Infrastruktur und den ökonomischen Determinanten von Gesundheit beachtet werden müssen. Die möglichen Determinanten werden den Faktoren ökonomische Entwicklung, medizinische Infrastruktur, Vulnerabilität der Bevölkerung und Kapazitäten zur Pandemiebekämpfung zugeordnet (siehe Tabelle 1).
Die Tabelle zeigt, dass sich die Gebiete in ihrer ökonomischen Entwicklung deutlich unterscheiden. Während alle Einheiten in den Jahren 2000 bis 2002 unter 75 Prozent des durchschnittlichen EU-BIP pc pps lagen und darum im Zeitraum 2007 bis 2013 Fördermittel erhalten haben, weisen die Gebiete aus Portugal und Spanien keine positive Bilanz im BIP auf. Ganz anders verhält es sich mit den Gebieten in Bulgarien und Rumänien. Im bulgarischen Jugosapaden ist das anteilige BIP von 39,3 Prozent auf 81,2 Prozent gestiegen, im rumänischen Bukarest sogar von 55,3 Prozent auf 142,7 Prozent.
In der medizinischen Infrastruktur gibt es zwar Unterschiede, diese können jedoch nicht die Varianz in der Übersterblichkeit erklären, da die bisher nicht erfolgreich geförderten Gebiete größtenteils über eine bessere Infrastruktur verfügen als die erfolgreich geförderten Gebiete. So ähnelt die Anzahl der Ärztinnen und Ärzte jener in den Gebieten mit geringer Übersterblichkeit, in Bukarest-Ilfov ist sie sogar deutlich höher. Und die Zahl vorhandener Krankenhausbetten ist in Jugosapaden und Bukarest-Ilfov doppelt bzw. dreifach so hoch wie in den beiden Gebieten in Portugal und Spanien.
Indikatoren für die Vulnerabilität der Bevölkerung können die Unterschiede in der Übersterblichkeit ebenfalls nur bedingt erklären. Zwar birgt die hohe Bevölkerungsdichte in der Region Bukarest die Gefahr, dass sich ein Virus schneller und in größerem Maßstab zu verbreiten vermag; doch weist auch die Region Jugosapaden eine hohe Übersterblichkeit auf, obwohl die Bevölkerungsdichte deutlich geringer und mit jener der anderen ausgewählten Regionen vergleichbar ist. Außerdem ist die Bevölkerung in den beiden osteuropäischen Gebietseinheiten etwas jünger und weist im Durchschnitt einen signifikant höheren Bildungsgrad auf als jene in den Gebieten Portugals und Spaniens. Von einer systematisch erhöhten Vulnerabilität der Bevölkerung ist daher nicht auszugehen.
Systematische Unterschiede lassen jedoch die Indikatoren erkennen, mit denen die Kapazitäten zur Pandemiebekämpfung bemessen werden. Die Werte zu den durchgeführten Tests und die Impfquote sind in beiden osteuropäischen Gebieten deutlich niedriger als in den beiden südeuropäischen Regionen. Während die Impfquote aufgrund der Unterschiede beim Start der Impfkampagnen und der länderspezifischen Varianz bei der Impfskepsis107 mit Vorsicht zu interpretieren ist, sind vor allem die Differenzen in der Anzahl durchgeführter Tests aufschlussreich: In Portugal und Spanien wurde jede Person im Durchschnitt mehr als einmal getestet, in Bulgarien und Rumänien nur jede zweite Person. Dieser Befund stimmt überein mit den Ergebnissen von Untersuchungen zur Übersterblichkeit in Rumänien und Bulgarien; danach haben unter anderem unzureichende Testkapazitäten sowie Mängel bei der Datenübertragung und der damit zusammenhängenden Identifikation und Isolation infizierter Personen zu einer erhöhten Übersterblichkeit beigetragen.108 Ungeachtet der Unterschiede beim Start der Impfkampagnen wird auch die niedrige Impfquote in Rumänien und Bulgarien als mögliche Erklärung für die höhere Übersterblichkeit angeführt.109 Doch nicht nur die konkreten Kapazitäten zur Bekämpfung von Pandemien unterscheiden sich. Angesichts der geringen Investitionen in ihr Gesundheitssystem liegt es nahe, dass in Bulgarien und Rumänien auch generell nur geringe Kapazitäten zur Bekämpfung von Gesundheitsbedrohungen vorhanden sind.
|
|
|
|
|
|
|
Gebietseinheiten |
BG41 |
RO32 |
PT11 |
ES43 |
|
Ökonomische Entwicklung |
||||
|
EU-Fonds-Förderung 2007–2013 |
Ja |
Ja |
Ja |
Ja |
|
Durchschnitt BIP pc pps 2000–2002 (% EU-BIP pc pps) |
39,3 |
55,3 |
63,3 |
58,7 |
|
Durchschnitt BIP pc pps 2014–2019 (% EU-BIP pc pps) |
81,2 |
142,7 |
66,0 |
65,8 |
|
Medizinische Infrastruktur |
||||
|
Ärztliches Personal (pro 100.000 Personen) |
468,4 |
656,3 |
561,0 |
370,4 |
|
Krankenhausbetten (pro 100.000 Personen) |
757,6 |
1.028 |
342,2 |
349,8 |
|
Vulnerabilität der Bevölkerung |
||||
|
Bevölkerungsdichte (pro km2) |
103,7 |
1.322,0 |
169,3 |
26,0 |
|
Alter der Bevölkerung (Median) |
42,8 |
41,0 |
45,7 |
45,6 |
|
Bildung 2020 (höhere sekundäre/tertiäre in %) |
92,5 |
91,0 |
49,2 |
47,7 |
|
Kapazitäten zur Pandemiebekämpfung |
||||
|
Covid-19-Tests 2021 (pro 1.000 Personen) |
429,2 |
518,9 |
1.369,2 |
1.016,0 |
|
Positive Testergebnisse (in % aller Tests) |
8,6 |
8,5 |
4,5 |
8,5 |
|
Impfquote 2021 (in % mit mindestens erster Dosis) |
24,2 |
39,3 |
91,0 |
81,8 |
|
Gesundheitsausgaben (in € pro Person) |
379,1 |
532,0 |
1.206,5 |
1.703,8 |
|
Maßnahmen 2021 (Oxford Response Tracker) |
48,4 |
62,3 |
60,2 |
55,4 |
|
Übersterblichkeit 2020 (in %) |
14,9 |
16,6 |
17,4 |
15,4 |
|
Ergebnis |
||||
|
Übersterblichkeit 2021 (in %) |
40,7 |
35,8 |
7,0 |
8,2 |
|
BG41: Jugosapaden (Bulgarien); RO32: Bukarest-Ilfov (Rumänien); PT11: Norte (Portugal); ES43: Extremadura (Spanien) |
||||
Im Falle Bulgariens fällt außerdem auf, dass die Maßnahmen zur Eindämmung der Pandemie im Vergleich mit jenen in den anderen Gebieten durchschnittlich weniger weitreichend waren. Dies kann unter anderem mit der Regierung von Bojko Borissow zusammenhängen, die bis April 2021 im Amt war. Populistische Regierungen wie jene von Borissow haben in der Tendenz weniger umfassende Maßnahmen ergriffen und häufig Desinformationen zur Pandemie verbreitet.110 Neben ökonomischen Determinanten von Gesundheit und medizinischer Infrastruktur scheint es insofern auch auf konkrete Kapazitäten und die Bereitschaft zur Bekämpfung von Gesundheitsgefahren anzukommen. Die niedrige Zahl durchgeführter Tests und die geringen Investitionen können exemplarisch als Belege angeführt werden.
Die Erkenntnis, dass es auch um den Aufbau von Kapazitäten abseits der reinen medizinischen Infrastruktur geht, hat grundsätzliche Implikationen für die Schaffung der EGU. Die auf dieses Ziel ausgerichteten Initiativen fokussieren sich derzeit auf die Stärkung der zwischenstaatlichen Koordination bei der Bekämpfung grenzüberschreitender Gesundheitsgefahren. Die Verbesserung der Resilienz von Gesundheitssystemen und der Gesundheitsversorgung in einzelnen Mitgliedstaaten findet dagegen weniger Beachtung.111 Dies ist nicht verwunderlich, da die Gesundheitsversorgung explizit in die Verantwortung der Mitgliedstaaten fällt.112 Dennoch wird die EU auch in der Gesundheitsversorgung und beim Aufbau von Kapazitäten ansetzen müssen, da die Mängel in der Gesundheitsversorgung einzelner Mitgliedstaaten die EU bei der Bekämpfung von Gefahren insgesamt schwächt. Will die EGU nicht hinter ihrem Anspruch zurückbleiben, muss sie somit den Aufbau der verfügbaren Kapazitäten vorantreiben, etwa indem systematisch Lücken identifiziert und eine ganzheitliche Strategie zur Kombination von ESI-Fonds mit anderen Fonds wie EU4Health entwickelt werden.
Neben den verfügbaren Kapazitäten und den Maßnahmen der jeweiligen Regierungen ist Studien zufolge noch ein anderer Faktor großer Relevanz: das Vertrauen der Bevölkerung in die Regierung, das sowohl bei der Befolgung von Empfehlungen zum Schutz der öffentlichen Gesundheit als auch beim Mitwirken an der Durchführung pharmazeutischer und nichtpharmazeutischer Interventionen eine Rolle spielt.113 Auch wenn das Vertrauen in die Regierung in dieser Studie nicht im Detail untersucht werden konnte, wurde es wie auch die weiteren zuvor diskutierten Determinanten in der Datenanalyse berücksichtigt.
Bei der Fallanalyse handelt sich um eine explorative Untersuchung, die systematische Unterschiede zwischen den Gebietseinheiten in den Blick nimmt. Die Gegenüberstellung hat gezeigt, dass diese Unterschiede nur bei den Kapazitäten zur Pandemiebekämpfung bestehen, nicht aber in der allgemeinen medizinischen Infrastruktur oder dem ökonomischen Profil der Gebiete. Demnach muss die EU im Interesse des Aufbaus der EGU die Regionen nicht nur durch ESI-Fonds und den Ausbau der medizinischen Infrastruktur stärken, sie muss auch die regionalen Kapazitäten einzelner Mitgliedstaaten in der primären Gesundheitsversorgung systematisch stützen, insbesondere bei Prävention und Diagnose.
Fazit und Schlussfolgerungen
Die Pandemie hat die Mitgliedstaaten der EU unterschiedlich stark getroffen. Dabei sind nicht zuletzt subnationale Disparitäten zutage getreten, die sich insbesondere in Schwankungen der regionalen Übersterblichkeit niederschlagen. Anhand dieser Unterschiede lassen sich die Gründe für die mangelnde Resilienz nationaler Gesundheitssysteme identifizieren und Pfade zur Verbesserung der Gesundheitsversorgung innerhalb der EU aufzeigen. Ein besonderer Fokus der Studie lag auf der Evaluierung von ESI-Fonds als Mittel zum Aufbau der EGU. Dieser Fokus ergibt sich zum einen aus der politischen Relevanz dieser Fonds: Die EU-Kommission bereitet derzeit die Evaluation des Mehrjährigen Finanzrahmens vor, und schon jetzt zeichnet sich ab, dass EU-Fonds zusehends weniger als Mittel zur Kohäsions- und Konvergenzförderung angesehen werden, sondern als Mittel zur Stärkung bereits prosperierender Regionen. Zum anderen sind vor allem die EU-Fonds in der Lage, Einfluss auf sozioökonomische Determinanten von Gesundheit zu nehmen, die in engem Zusammenhang mit der ökonomischen Entwicklung einzelner Regionen stehen.
Die Studie hat sich mit zwei Forschungsfragen befasst: Wie lassen sich regionale Unterschiede in der Übersterblichkeit erklären, die während der Covid-19-Pandemie zu beobachten waren? Und wie können Unterschiede im öffentlichen Gesundheitswesen im Rahmen der EU-Governance überwunden werden? Basierend auf bisheriger Forschung wurden als mögliche Antworten drei Thesen aufgestellt, welche die Untersuchung geleitet haben: Ökonomische Deprivation sowie Zustand und Qualität der medizinischen Infrastruktur beeinflussen die Übersterblichkeit; Förderung durch ESI-Fonds führt zu einer Verbesserung der medizinischen Infrastruktur; ESI-Fonds unterstützen den Aufbau resilienter Gesundheitssysteme.
In einem ersten Schritt hat sich die Studie der Kartografie der Covid-19-Pandemie gewidmet. Die EU‑Kommission hat in ihren Analysen zur Pandemie bereits den Schluss nahegelegt, dass Unterschiede in der Übersterblichkeit mit Unterschieden zwischen urbanen Zentren und ländlichem Raum einhergehen.114 Die Befunde dieser Studie ergeben jedoch, dass weniger der ländliche Raum per se, sondern eher das ökonomische Profil einzelner Regionen die Unterschiede in der Übersterblichkeit erklärt. Dabei konnte gezeigt werden, dass die Pandemie im Frühjahr 2020 ihren Anfang in urbanen, ökonomisch gut entwickelten Regionen nahm, bis sie im zweiten Halbjahr 2020 und vor allem im Jahr 2021 auf ländliche und ökonomisch eher benachteiligte Regionen übergriff.
Der Fokus auf ökonomisch weniger entwickelte Regionen führte zu der Erkenntnis, dass die Pandemie bestehende Gesundheitsungleichheiten innerhalb der EU weiter verstärkt hat. So weicht insbesondere in den ökonomisch weniger entwickelten osteuropäischen Mitgliedstaaten wie bereits vor der Pandemie die Lebenserwartung deutlich von jener in den übrigen europäischen Regionen ab. Dass sich andere Indikatoren, etwa die Säuglingssterblichkeit, mittlerweile weitgehend dem Niveau der anderen Regionen angeglichen haben, ist eher als Ausnahme zu bewerten. Die Ungleichheiten zeigen sich aber nicht nur in den Indikatoren, die Aufschluss über den Stand der öffentlichen Gesundheit geben, sondern auch in Unterschieden der medizinischen Infrastruktur zwischen einzelnen Regionen, wenngleich diese weniger ausgeprägt sind als zuvor erwartet.
Mit Blick auf die Verbindung zwischen medizinischer Infrastruktur, ökonomischer Entwicklung und Übersterblichkeit kam die Analyse zu dem Ergebnis, dass der Anteil der Ärztinnen und Ärzte anders als die Dichte der Krankenhausbetten nicht mit der Übersterblichkeit korreliert ist. Die Kontrolle weiterer Einflussfaktoren ergab, dass vor allem die medizinische Infrastruktur in Gestalt von Krankenhausbetten mit regionaler Übersterblichkeit assoziiert ist. Noch deutlicher zeigte sich die Korrelation zwischen Übersterblichkeit und ökonomischer Entwicklung. Über nahezu alle Gebietseinheiten hinweg ging eine höhere Übersterblichkeit im zweiten Jahr der Pandemie mit einem niedrigeren BIP pc einher. Dabei wurden ebenfalls andere Einflussfaktoren kontrolliert. Außerdem wurde berücksichtigt, dass im ersten Jahr der Pandemie vor allem ökonomisch stärker entwickelte Gebiete aufgrund ihrer größeren Exponiertheit von Übersterblichkeit betroffen waren, dass aus dieser Betroffenheit in den Folgejahren aber wiederum eine größere Resilienz resultiert.
Nachdem die relevanten ökonomischen Determinanten von Gesundheit während der Pandemie identifiziert worden sind, stellt sich die Frage, wie diese mit Blick auf eine resilientere europäische Gesundheitsversorgung und den Aufbau der EGU beeinflusst werden können. In diesem Kontext wurde der Effekt von ESI-Fonds auf die medizinische Infrastruktur und die Schaffung resilienterer Bevölkerungsgesundheit untersucht. Die Forschungsliteratur hat bereits herausgearbeitet, dass ESI-Förderung eine positive Entwicklung auf wirtschaftliche Entwicklung und Infrastruktur haben kann. Daran knüpft die Frage an, ob neben spezifischeren Gesundheitsförderprogrammen wie EU4Health auch den ESI-Fonds eine Rolle beim Aufbau der EGU zukommt.
Die Untersuchung zeigt, dass sich in geförderten Gebietseinheiten vor allem die Zahl an Krankenhausbetten positiver entwickelt als in Gebieten, die keine Förderung erhalten haben. Das gilt vor allem für die ökonomisch besonders benachteiligten Gebiete in Osteuropa. Dabei liegt es nahe, dass sich insbesondere die positive Entwicklung bei den Krankenhausbetten in eine Verringerung der Übersterblichkeit und in größere Resilienz der Gesundheitssysteme übersetzt. Dieser Befund stimmt mit der aus der Literatur abgeleiteten These überein, wonach ein positiver Einfluss von ESI-Förderung auf die medizinische Infrastruktur zu erwarten ist. Dieser positive Einfluss beruht jedoch nicht nur auf unmittelbarer Förderung, wie etwa dem Bau und Ausbau von Krankenhäusern, sondern auch auf der allgemeinen wirtschaftlichen Entwicklung, die regionale Prosperität steigert und damit Menschen anzieht, für mehr ärztliches Personal sorgt und Investitionen in Infrastruktur ermöglicht bzw. attraktiver macht.
Als dritte und letzte These galt es folglich zu untersuchen, ob sich die Förderung durch ESI-Fonds auch in einer größeren Resilienz gegenüber Gesundheitsgefahren niederschlägt. Dazu wurden unterschiedliche Gebietseinheiten während der Covid-19-Pandemie verglichen. Als zentraler Indikator für die Resilienz diente erneut die Übersterblichkeit im zweiten Jahr der Pandemie. Der Vergleich zeigte, dass sich geförderte Gebiete nicht signifikant von solchen ohne Kohäsionsförderung unterschieden. Das legt den Schluss nahe, dass die Förderung an sich zunächst keinen unmittelbaren Effekt auf die Resilienz in der Pandemie hatte. Unterschiede ließen sich aber erkennen, sobald erfolgreich geförderte mit nicht erfolgreich geförderten Einheiten verglichen werden. Dabei zeigt sich die bereits zuvor dargelegte Korrelation, wonach Gebiete mit größerer Wirtschaftskraft besser durch die Pandemie gekommen sind als solche mit geringeren ökonomischen Kapazitäten. Während die Förderung durch ESI-Fonds für sich genommen also nicht mit einer geringeren Übersterblichkeit korreliert, weisen die erfolgreich geförderten Gebiete im Durchschnitt sehr wohl eine deutlich geringere Übersterblichkeit auf.
Allerdings ist nicht in allen erfolgreich geförderten Regionen eine geringere Übersterblichkeit zu verzeichnen. In einer Fallanalyse wurden zwei trotz positiver wirtschaftlicher Entwicklung von Übersterblichkeit besonders betroffene Gebiete zwei Regionen gegenübergestellt, die bisher nicht erfolgreich gefördert worden sind, in denen aber dennoch nur geringe Übersterblichkeit herrschte. Trotz guter wirtschaftlicher Entwicklung unterschieden sich die stark betroffenen Gebiete vor allem in ihren Kapazitäten zur Reaktion auf die Pandemie und in ihren Investitionen in Gesundheit von den übrigen Gebieten.
Mit Blick auf die gestellten Forschungsfragen kommt die Studie zu dem Ergebnis, dass sich die Unterschiede in der Übersterblichkeit, die zwischen einzelnen EU-Mitgliedstaaten und vor allem innerhalb dieser Staaten zu beobachten sind, unter anderem mit der ökonomischen Deprivation einzelner Regionen erklären lassen. Zwar spielt auch die medizinische Infrastruktur in Gestalt verfügbarer Krankenhausbetten eine Rolle, die Korrelation ist jedoch am markantesten mit Blick auf ökonomische Determinanten. Gestützt auf Literatur und empirische Analysen konnte ebenfalls gezeigt werden, dass Gebiete, die Kohäsionsförderung durch ESI-Fonds erhalten haben, einen Anstieg der Zahl an Krankenhausbetten verzeichneten. Dies gilt insbesondere für geförderte Gebiete in Osteuropa. Dabei liegt es nahe, dass die Zunahme der verfügbaren Krankenhausbetten in geförderten Regionen wiederum zu einer Verringerung der Übersterblichkeit beiträgt. Die Förderung und Verbesserung der Infrastruktur allein reicht aber nicht aus, um die Resilienz einzelner Gebiete gegenüber Gesundheitsbedrohungen zu steigern. Vielmehr macht die Analyse deutlich, dass auf die Förderung auch eine wirtschaftliche Entwicklung folgen muss und es darüber hinaus auf konkrete Kapazitäten und Material zur Bekämpfung von Gesundheitsgefahren ankommt. Stehen diese nicht zur Verfügung, verzeichnen Gebiete trotz ökonomischer Entwicklung und vorhandener medizinischer Infrastruktur eine größere Übersterblichkeit.
Aus den Befunden dieser Studie ergeben sich konkrete Handlungsempfehlungen für die deutsche und europäische Politik ebenso wie für die Gesundheitsgovernance:
-
Beim Aufbau der Europäischen Gesundheitsunion und der Schaffung eines höheren Grades an Resilienz europäischer Gesundheitssysteme kommt den ESI-Fonds große Bedeutung zu. Sie sind das einzige Instrument, mit dem sich ökonomische Kohäsion und Konvergenz zwischen Regionen und damit gleichwertige Lebensverhältnisse innerhalb der EU herstellen lassen. Die Fonds sollten weiterhin und gerade mit Blick auf öffentliche Gesundheit und Gesundheitsversorgung als Kohäsionsinstrumente genutzt werden. Denn die ökonomische Entwicklung hängt unmittelbar mit der Resilienz der Bevölkerung gegenüber Gesundheitsgefahren zusammen. Die ESI-Fonds ergänzen insofern andere Fonds wie EU4Health, wenn es darum geht, die EGU aufzubauen und sich auf künftige Krankheitsausbrüche umfassend vorzubereiten. Es empfiehlt sich daher, ESI-Fonds in Kombination mit anderen Fonds zu nutzen, um die Resilienz der Bevölkerungen zu stärken und robuste Gesundheitssysteme aufzubauen.
-
Aus der Kartografie der Pandemie folgt, dass die differenzierte Betrachtung von ländlichem Raum, urbanen Zentren und verschiedenen europäischen Regionen nur bedingt Unterschiede in der Übersterblichkeit erkennen lässt. Vielmehr zeigt sich ein systematischer Zusammenhang mit ökonomischer Deprivation innerhalb der EU. Insofern gilt es zunächst anzuerkennen, dass auch innerhalb der EU ökonomische Determinanten von Gesundheit eine entscheidende Rolle für die Resilienz gegenüber Gesundheitsgefahren spielen. Für diese Resilienz kommt zwar auch der medizinischen Infrastruktur in Gestalt verfügbarer Krankenhausbetten eine gewisse Bedeutung zu, allerdings verweisen die Ergebnisse der Studie deutlicher auf die robuste Korrelation zwischen ökonomischer Entwicklung und Übersterblichkeit. Zur Vorbereitung auf künftige gesundheitliche Notlagen empfiehlt es sich deshalb, insbesondere ökonomisch schwache Gebiete in den Fokus zu nehmen und mit den nötigen Kapazitäten zur Bekämpfung von Krankheitsausbrüchen auszustatten.
-
Eine Möglichkeit, Gebiete besser auf Epidemien und Pandemien vorzubereiten, besteht darin, auf die ökonomische Konvergenz dieser Gebiete hinzuarbeiten. Dabei lässt sich die Kohäsionsförderung durch ESI-Fonds nutzen, um innerhalb der EU gleichwertige Lebensverhältnisse herzustellen. Hier geht es nicht nur um konkrete Projekte zur Förderung der medizinischen Infrastruktur, sondern auch um die allgemeine wirtschaftliche Entwicklung, die sich wiederum positiv auf die medizinische Infrastruktur und die Gesundheit der Bevölkerung auswirken kann.
-
Abgesehen von der Förderung durch ESI-Fonds empfiehlt es sich zudem, die Kapazitäten zur Bekämpfung akuter Gesundheitsgefahren auszubauen und medizinische Produkte, Tests und Schutzausrüstung schnell und gerecht innerhalb der EU zu verteilen. Weder eine bessere medizinische Infrastruktur in den Regionen noch die wirtschaftliche Entwicklung sind für sich genommen in der Lage, den Mangel an Material zur Bekämpfung von Gesundheitsbedrohungen auszugleichen.
-
Der Aufbau der EGU wie auch die Vorbereitung auf zukünftige Epidemien und Pandemien sind nur durch die Kombination verschiedener Instrumente zu bewerkstelligen. Die ESI-Fonds sind eines dieser Instrumente, mit denen Konvergenz herbeigeführt und sozioökonomische Determinanten von Gesundheit beeinflusst werden können. Der Aufbau medizinischer Infrastruktur spielt eine wichtige, wenn auch mitunter nachgeordnete Rolle. Darüber hinaus muss die EU aber in die Lage versetzt werden, so robust auf gesundheitliche Notlagen zu reagieren, dass die Versorgung ihrer Mitgliedstaaten mit Gegenmitteln gewährleistet ist. Gerade in diesem Punkt bietet sich eine enge Verzahnung von ESI-Fonds mit dem EU4Health-Programm an.
Anhang
Im Anhang werden Details zu den Ergebnissen der im Text besprochenen Regressionsanalysen geboten und die im Text referenzierten deskriptiven Grafiken abgebildet. Die in den Tabellen A.1 bis A.5 veranschaulichten Regressionsanalysen geben jeweils in der linken Spalte die in die Modelle einbezogenen unabhängigen Variablen an. Die Pfeile zeigen die Richtung und die statistische Signifikanz der Korrelation zwischen den unabhängigen Variablen und der abhängigen Variable im jeweiligen Modell an.
Die Replikationsmaterialien und der Methodenbericht sind abrufbar unter dem doi: 10.7802/2636.
Tabellen
Abkürzungen
|
AEUV |
Vertrag über die Arbeitsweise der Europäischen Union |
|
BIP |
Bruttoinlandsprodukt |
|
BMG |
Bundesministerium für Gesundheit |
|
EFRE |
Europäischer Fonds für regionale Entwicklung |
|
EGU |
Europäische Gesundheitsunion |
|
ELER |
Europäischer Landwirtschaftsfonds für die Entwicklung des ländlichen Raums |
|
EMFF |
Europäischer Meeres- und Fischereifonds |
|
ESF |
Europäischer Sozialfonds |
|
ESI-Fonds |
Europäische Struktur- und Investitionsfonds |
|
EU |
Europäische Union |
|
KF |
Kohäsionsfonds |
|
LATE |
local average treatment effect (lokaler durchschnittlicher Behandlungseffekt) |
|
MFR |
Mehrjähriger Finanzrahmen |
|
NUTS |
Nomenklatur der statistischen Gebietseinheiten (frz. Nomenclature des unités territoriales statistiques) |
|
pc |
per capita (pro Kopf) |
|
pps |
purchasing power standard (Kaufkraftparität) |
|
RRF |
Recovery and Resilience Facility |
|
SDG |
Sustainable Development Goals |
|
WHO |
World Health Organization (Weltgesundheitsorganisation) |
Endnoten
- 1
-
Fritz W. Scharpf, »The European Social Model«, in: Journal of Common Market Studies, 40 (2002) 4, S. 645–670.
- 2
-
Scott L. Greer u. a., Everything You Always Wanted to Know about European Union Health Policy But Were Afraid to Ask, 3. Aufl., Kopenhagen: World Health Organization (WHO), 2022.
- 3
-
Anniek de Ruijter, EU Health Law & Policy. The Expansion of EU Power in Public Health and Health Care, Oxford: Oxford University Press, 2019.
- 4
-
Europäische Kommission, »Building a European Health Union: Stronger Crisis Preparedness and Response for Europe«, Pressemitteilung, Brüssel, 11.11.2020, <https://ec.europa.eu/ commission/presscorner/detail/en/ip_20_2041> (eingesehen am 25.7.2023).
- 5
-
Europäische Kommission, »European Health Union. Protecting Our Health Together«, <https://commission.europa. eu/strategy-and-policy/priorities-2019-2024/promoting-our-european-way-life/european-health-union_en> (eingesehen am 25.7.2023).
- 6
-
Eleanor Brooks u. a., »EU Health Policy in the Aftermath of COVID-19: Neofunctionalism and Crisis-driven Integration«, in: Journal of European Public Policy, 30 (2023) 4, S. 721–739.
- 7
-
Europäische Kommission, »The Regional Impact of COVID-19«, März 2022, <https://cohesiondata.ec.europa.eu/ stories/s/The-regional-impact-of-COVID-19/24gj-n8r2> (eingesehen am 17.5.2023); Eurostat, »Excess Mortality – Statistics«, <https://ec.europa.eu/eurostat/statistics-explained/ index.php?title=Excess_mortality_-_statistics> (eingesehen am 17.5.2023).
- 8
-
World Health Organization (WHO), »WHO COVID-19 Excess Mortality Estimation Methodology. Executive Summary«, Genf, 7.10.2021, <https://www.who.int/publications/ i/item/who-covid-19-excess-mortality-estimation-methodology> (eingesehen am 17.5.2023).
- 9
-
Francesco Checchi/Les Roberts, »Interpreting and Using Mortality Data in Humanitarian Emergencies«, London: Humanitarian Practice Network, September 2005 (Network Paper), <https://odihpn.org/wp-content/uploads/2005/09/ networkpaper052.pdf> (eingesehen am 25.7.2023); Michael Bayerlein u. a., »Populism and Covid-19: How Populist Governments (Mis)handle the Pandemic«, in: Journal of Political Institutions and Political Economy, 2 (2021) 3, S. 389–428.
- 10
-
Haldong Wang u. a., »Estimating Excess Mortality Due to the Covid-19 Pandemic: A Systematic Analysis of Covid-19-related Mortality, 2020–21«, in: The Lancet, 399 (2022) 10334, S. 1513–1536.
- 11
-
Akash P. Kansagra u. a., »Collateral Effect of Covid-19 on Stroke Evaluation in the United States«, in: New England Journal of Medicine, 383 (2022) 4, S. 400–401; Mike Richards u. a., »The Impact of the Covid-19 Pandemic on Cancer Care«, in: Nature Cancer, 1 (2020) 6, S. 565–567; Matthew D. Solomon u. a., »The Covid-19 Pandemic and the Incidence of Acute Myocardial Infarction«, in: New England Journal of Medicine, 383 (2020) 7, S. 691–693.
- 12
-
Thomas Beaney u. a., »Excess Mortality: The Gold Standard in Measuring the Impact of Covid-19 Worldwide?«, in: Journal of the Royal Society of Medicine, 113 (2020) 9, S. 329–334.
- 13
-
Garyfallos Konstantinoudis u. a., »Regional Excess Mortality during the 2020 Covid-19 Pandemic in Five European Countries« in: Nature communications, 13 (2022) 1, Artikelnummer 482.
- 14
-
Europäische Kommission, »The Regional Impact of COVID-19« [wie Fn. 7].
- 15
-
Die EU-Mitgliedstaaten sind in folgender Weise den Regionen zugeordnet. Nord- und Westeuropa: Belgien, Dänemark, Deutschland, Finnland, Frankreich, Irland, Luxemburg, Niederlande, Österreich und Schweden; Südeuropa: Griechenland, Italien, Malta, Portugal, Spanien und Zypern; Osteuropa: Bulgarien, Estland, Kroatien, Lettland, Litauen, Polen, Tschechien, Rumänien, Ungarn, Slowakei und Slowenien.
- 16
-
NUTS (frz. Nomenclature des unités territoriales statistiques) steht für die EU- einheitliche Nomenklatur zur Identifizierung von Gebietseinheiten. NUTS-3 entspricht dabei kleinen Regionen (in Deutschland Landkreisen), NUTS-2 mittelgroßen Regionen (in Deutschland Regierungsbezirke). Die Typologie der EU zur Ländlichkeit basiert auf der Bevölkerungsdichte pro Quadratkilometer, sogenannten Rasterzellen. Urbane Gebiete sind NUTS-3-Regionen, in denen mehr als 80% der Bevölkerung in Rasterzellen mit mehr als 300 Einwohnerinnen und Einwohnern leben und mindestens 5.000 Personen gemeldet sind. In zwischenstufigen Regionen leben nur 50 bis 80% in solchen urbanen Rasterzellen, in ländlichen weniger als 50%.
- 17
-
Diego F. Cuadros u. a., »Dynamics of the COVID-19 Epidemic in Urban and Rural Areas in the United States«, in: Annals of Epidemiology, 59 (2021), S. 16–20; Robin Muegge u. a., »National Lockdowns in England: The Same Restrictions for All, But Do the Impacts on COVID-19 Mortality Risks Vary Geographically?«, in: Spatial and Spatio-temporal Epidemiology, 44 (2023), Artikelnummer 100559; Rajib Paul u. a., »The Association of Social Determinants of Health with Covid-19 Mortality in Rural and Urban Counties«, in: The Journal of Rural Health, 37 (2021) 2, S. 278–286.
- 18
-
Eurostat, »Excess Mortality – Statistics« [wie Fn. 7].
- 19
-
Giovanni Corona u. a., »Diabetes Is Most Important Cause for Mortality in Covid-19 Hospitalized Patients: Systematic Review and Meta-analysis«, in: Reviews in Endocrine and Metabolic Disorders, 22 (2021), S. 275–296; Xiaoyu Fang u. a., »Epidemiological, Comorbidity Factors with Severity and Prognosis of COVID-19: A Systematic Review and Meta-analysis«, in: Aging (Albany NY), 12 (2020) 13, S. 12493–12503; Adekunle Sanyaolu u. a., »Comorbidity and Its Impact on Patients with Covid-19«, in: SN comprehensive clinical medicine, 2 (2020) 8, S. 1069–1076; Saskia Trump u. a., »Hypertension Delays Viral Clearance and Exacerbates Airway Hyperinflammation in Patients with COVID-19«, in: Nature Biotechnology, 39 (2020) 6, 705–716.
- 20
-
Paul Brandily u. a., »A Poorly Understood Disease? The Unequal Distribution of Excess Mortality Due to Covid-19 across French Municipalities«, in: European Economic Review, 140 (2021), Artikelnummer 103923; Hugo Pilkington u. a., »Spatial Determinants of Excess All-cause Mortality during the First Wave of the Covid-19 Epidemic in France«, in: BMC Public Health, 21 (2021) 1, Artikelnummer 2157.
- 21
-
Neftali E. Antonio-Villa u. a., »Comprehensive Evaluation of the Impact of Sociodemographic Inequalities on Adverse Outcomes and Excess Mortality during the Coronavirus Disease 2019 (COVID-19) Pandemic in Mexico City«, in: Clinical Infectious Diseases, 74 (2022) 5, S. 785–792.
- 22
-
Tania Alfaro u. a., »Excess Mortality During the COVID-19 Pandemic in Cities of Chile: Magnitude, Inequalities, and Urban Determinants«, in: Journal of Urban Health, 99 (2022) 5, S. 922–935.
- 23
-
Chiara Burlina/Andrés Rodríguez-Pose, »Inequality, Poverty, Deprivation and the Uneven Spread of COVID-19 in Europe«, in: Regional Studies, 15.3.2023, doi: 10.1080/ 00343404.2023.2172390.
- 24
-
Europäisches Parlament/Rat der Europäischen Union, »Regulation (EU) No 1301/2013 of the European Parliament and of the Council of 17 December 2013 on the European Regional Development Fund and on Specific Provisions Concerning the Investment for Growth and Jobs Goal and Repealing Regulation (EC) No 1080/2006«, in: Official Journal of the European Union, 20.12.2013, <https://eur-lex.europa.eu/ legal-content/EN/TXT/?uri=celex%3A32013R1301> (eingesehen am 25.7.2023).
- 25
-
Burlina/Rodríguez-Pose, »Inequality, Poverty, Deprivation and the Uneven Spread of COVID-19 in Europe« [wie Fn. 23].
- 26
-
Johan P. Mackenbach, Health Inequalities: Europe in Profile, Rotterdam, Februar 2006 (Bericht), <http://envejecimiento. csic.es/documentos/documentos/ue-healthinequalities-01.pdf> (eingesehen am 25.7.2023); Anton E. Kunst u. a., »Occupational Class and Cause Specific Mortality in Middle Aged Men in 11 European Countries: Comparison of Population Based Studies. Commentary: Unequal Inequalities across Europe«, in: BMJ, 316 (1998) 7145, S. 1636–1642; Annette Leclerc u. a., »Differential Mortality: Some Comparisons between England and Wales, Finland and France, Based on Inequality Measures«, in: International Journal of Epidemiology, 19 (1990) 4, S. 1001–1010.
- 27
-
Johan P. Mackenbach u. a., »Widening Socioeconomic Inequalities in Mortality in Six Western European Countries«, in: International Journal of Epidemiology, 32 (2003) 5, S. 830–837.
- 28
-
Elizabeth A. Richardson u. a., »Have Regional Inequalities in Life Expectancy Widened within the European Union between 1991 and 2008?«, in: The European Journal of Public Health, 24 (2014) 3, S. 357–363.
- 29
-
Johan P. Mackenbach u. a., »The Unequal Health of Europeans: Successes and Failures of Policies«, in: The Lancet, 381 (2013) 9872, S. 1125–1134.
- 30
-
Vladimir M Shkolnikov u. a., »Educational Level and Adult Mortality in Russia: An Analysis of Routine Data 1979 to 1994«, in: Social Science & Medicine, 47 (1998) 3, S. 357–369; Imre Boncz/Andor Sebestyén, »Economy and Mortality in Eastern and Western Europe between 1945 and 1990: The Largest Medical Trial of History«, in: International Journal of Epidemiology 35 (2006) 3, S. 796–797.
- 31
-
Zoltán Egri, »Regional Health Inequalities in the European Macroregion from the East Central European Perspective«, in: Regional Statistics, 7 (2017) 1, S. 197–224.
- 32
-
WHO, Review of Social Determinants and the Health Divide in the WHO European Region: Final Report WHO Regional Office for Europe, Kopenhagen, 20.5.2013, updated reprint 2014 (Bericht), <https://www.who.int/publications/i/item/ 9789289000307> (eingesehen am 25.7.2023).
- 33
-
Steven L. Gortmaker/Paul H. Wise, »The First Injustice: Socioeconomic Disparities, Health Services Technology, and Infant Mortality«, in: Annual Review of Sociology, 23 (1997) 1, S. 147–170; Luc Onambele u. a., »Infant Mortality in the European Union: A Time Trend Analysis of the 1994–2015 Period«, in: Anales de Pediatría (English edition), 91 (2019) 4, S. 219–227.
- 34
-
Eleanor Brooks, »European Union Health Policy after the Pandemic: An Opportunity to Tackle Health Inequalities?«, in: Journal of Contemporary European Research, 18 (2022) 1, S. 67–77.
- 35
-
Enrico Ivaldi u. a., »Objective and Subjective Health: An Analysis of Inequality for the European Union«, in: Social Indicators Research, 138 (2018), S. 1279–1295; Viktor Pál u. a., »Concentration and Inequality in the Geographic Distribution of Physicians in the European Union, 2006–2018«, in: Regional Statistics, 11 (2021) 3, S. 3–28; Europäische Kommission, »Inequalities in Access to Healthcare. A Study of National Policies 2018«, <http://lekuvam.se/wp-content/ uploads/2020/03/26.-Baetenetal.ESPNInequalitiesinaccess tohealthcare.pdf> (eingesehen am 28.6.2023).
- 36
-
Analyse von 101 NUTS-2-Ebenen in neun EU-Mitgliedstaaten. Für Details siehe das Kapitel »Determinanten der Covid-19-Übersterblichkeit in der EU« (S. 20ff).
- 37
-
In Nord- und Westeuropa ist keine Region als weniger entwickelt klassifiziert, da aktuell keine ein BIP pc pps von unter 75 Prozent des EU-BIP-Durchschnitts aufweist.
- 38
-
Pál u. a., »Concentration and Inequality in the Geographic Distribution of Physicians in the European Union, 2006–2018« [wie Fn. 35].
- 39
-
Auch hier gibt es keine nord- und westeuropäische Region in der Kategorie »weniger entwickelt«.
- 40
-
Ilan Alon u. a., »Regime Type and COVID-19 Response«, in: FIIB Business Review, 9 (2020) 3, S. 152–160; Bayerlein u. a., »Populism and COVID-19« [wie Fn. 9]; Gokhan Karabulut u. a., »Democracy and COVID-19 Outcomes«, in: Economics Letters, 203 (2021), Artikelnummer 109840; David Stasavage, »Democracy, Autocracy, and Emergency Threats: Lessons for COVID-19 from the Last Thousand Years«, in: International Organization, 74 (2020) S1, S. E1–E17.
- 41
-
Constantin M. Bosancianu u. a., »Political and Social Correlates of Covid-19 Mortality«, o. D., <https://osf.io/ download/5ee21f239e163700ba8ff580/> (eingesehen am 29.6.2023); Andrés Rodríguez‐Pose/Chiara Burlina, »Institutions and the Uneven Geography of the First Wave of the COVID‐19 Pandemic«, in: Journal of Regional Science, 61 (2021) 4, S. 728–752; Andrea Ascani u. a., »The Geography of COVID‐19 and the Structure of Local Economies: The Case of Italy«, in: Journal of Regional Science, 61 (2021) 2, S. 407–441; Marcia C. Castro u. a., »Spatiotemporal Pattern of COVID-19 Spread in Brazil«, in: Science, 372 (2021) 6544, S. 821–826.
- 42
-
David Bailey u. a., »Regions in COVID-19 Recovery«, in: Regional Studies, 55 (2021) 12, S. 1955–1965; Helen Cole u. a., »The COVID-19 Pandemic: Power and Privilege, Gentrification, and Urban Environmental Justice in the Global North«, in: Cities & Health, 5 (2021) S1, S. S71–S75.
- 43
-
Armando Cartenì u. a., »The Role of Transport Accessibility within the Spread of the CoronaVirus Pandemic in Italy«, in: Safety science, 133 (2021), Artikelnummer 104999.
- 44
-
Europäische Kommission, »The Regional Impact of COVID-19« [wie Fn. 7]; Burlina/Rodríguez-Pose, »Inequality, Poverty, Deprivation and the Uneven Spread of COVID-19 in Europe« [wie Fn. 23].
- 45
-
Burlina/Rodríguez-Pose, »Inequality, Poverty, Deprivation and the Uneven Spread of COVID-19 in Europe« [wie Fn. 23]; Richard Blundell u. a., »COVID‐19 and Inequalities«, in: Fiscal Studies, 41 (2020) 2, S. 291–319; Tanith C. Rose u. a., »Inequalities in COVID19 Mortality Related to Ethnicity and Socioeconomic Deprivation«, in: MedRxiv, 5.5.2020, doi: 10.1101/2020.04.25.20079491; Faheem Ahmed u. a., »Why Inequality Could Spread COVID-19«, in: The Lancet Public Health, 5 (2020) 5, e240.
- 46
-
Amaia Calderón-Larrañaga u. a., »High Excess Mortality in Areas with Young and Socially Vulnerable Populations during the COVID-19 Outbreak in Stockholm Region, Sweden«, in: BMJ Global Health, 5 (2020) 10, e003595; Everton E. Campos de Lima u. a., »Spatial Pattern of COVID-19 Deaths and Infections in Small Areas of Brazil«, in: PLoS One, 16 (2021) 2, e0246808.
- 47
-
Alessandra Buja u. a., »Health and Healthcare Variables Associated with Italy’s Excess Mortality during the First Wave of the COVID-19 Pandemic: An Ecological Study«, in: Health Policy, 126 (2022) 4, S. 294–301; Hugo Pilkington u. a., »Spatial Determinants of Excess All-cause Mortality during the First Wave of the Covid-19 Epidemic in France«, in: BMC Public Health, 21 (2021) 1, Artikelnummer 2157; Ruth Waitzberg u. a., »Early Health System Responses to the COVID-19 Pandemic in Mediterranean Countries: A Tale of Successes and Challenges«, in: Health Policy, 126 (2022) 5, S. 465–475.
- 48
-
Marco Travaglio u. a., »Links between Air Pollution and COVID-19 in England«, in: Environmental pollution, 268 (2021), Artikelnummer 115859; Andrea Pozzer u. a., »Regional and Global Contributions of Air Pollution to Risk of Death from COVID-19«, in: Cardiovascular research, 116 (2020) 14, S. 2247–2253; Eric S. Coker u. a., »The Effects of Air Pollution on COVID-19 Related Mortality in Northern Italy«, in: Environmental and Resource Economics, 76 (2020), S. 611–634.
- 49
-
Andreas Stang u. a., »Excess Mortality Due to COVID-19 in Germany«, in: Journal of Infection, 81 (2020) 5, S. 797–801; Yea-Hung Chen u. a., »Excess Mortality in California during the Coronavirus Disease 2019 Pandemic, March to August 2020«, in: JAMA Internal Medicine, 181 (2021) 5, S. 705–707.
- 50
-
Chao Huang u. a., »Correlation between Vaccine Coverage and the COVID‐19 Pandemic throughout the World: Based on Real‐world Data«, in: Journal of Medical Virology, 94 (2022) 5, S. 2181–2187.
- 51
-
Bishoy L. Zaki u. a., »In Trust we Trust: The Impact of Trust in Government on Excess Mortality during the COVID-19 Pandemic«, in: Public Policy and Administration, 37 (2022) 2, S. 226–252.
- 52
-
Constantine Vardavas u. a., »Public Perspective on the Governmental Response, Communication and Trust in the Governmental Decisions in mitigating COVID-19 Early in the Pandemic across the G7 Countries«, in: Preventive Medicine Reports, 21 (2021) 101252, S. 1–4.
- 53
-
Jorge Ricardo Ledesma u. a., »Evaluation of the Global Health Security Index as a Predictor of COVID-19 Excess Mortality Standardised for Under-reporting and Age Structure«, in: BMJ Global Health, 8 (2023) 7 e012203, S. 1–14.
- 54
-
Ben Ansell u. a., »Social Distancing, Politics and Wealth«, in: West European Politics, 44 (2021) 5–6, S. 1283–1313; Anton Gollwitzer u. a., »Partisan Differences in Physical Distancing Are Linked to Health Outcomes during the COVID-19 Pandemic«, in: Nature Human Behaviour, 4 (2020) 11, S. 1186–1197.
- 55
-
Yea-Hung Chen et al., »Excess Mortality in California by Education during the COVID-19 Pandemic«, in: American Journal of Preventive Medicine, 63 (2022) 5, S. 827–836.
- 56
-
Adekunle Sanyaolu u. a., »Comorbidity and Its Impact on Patients with Covid-19«, in: SN comprehensive clinical medicine, 2 (2020) 8, S. 1069–1076.
- 57
-
Richard N. van Zyl-Smit u. a., »Tobacco Smoking and COVID-19 Infection«, in: The Lancet Respiratory Medicine, 8 (2020) 7, S. 664–665.
- 58
-
Davide Golinelli u. a., »Small-scale Spatial Analysis Shows the Specular Distribution of Excess Mortality between the First and Second Wave of the COVID-19 Pandemic in Italy«, in: Public Health, 194 (2021), S. 182–184.
- 59
-
Sebastien Bourdin u. a., »Does Lockdown Work? A Spatial Analysis of the Spread and Concentration of Covid-19 in Italy«, in: Regional Studies, 55 (2021) 7, S. 1182–1193; Burlina/Rodríguez-Pose, »Inequality, Poverty, Deprivation and the Uneven Spread of COVID-19 in Europe« [wie Fn. 23].
- 60
-
Nicola Ferrara u. a., »Relationship between COVID-19 Mortality, Hospital Beds, and Primary Care by Italian Regions: A Lesson for the Future«, in: Journal of Clinical Medicine, 11 (2022) 14, Artikelnummer 4196; Li-Lin Liang u. a., »Covid-19 Mortality Is Negatively Associated with Test Number and Government Effectiveness«, in: Scientific Reports, 10 (2020) 1, S. 1–7.
- 61
-
Europäischer Ausschuss der Regionen (CoR), »Stellungnahme des Europäischen Ausschusses der Regionen – Gleichwertige Lebensverhältnisse – eine gemeinsame Aufgabe für alle Verwaltungsebenen in Europa«, in: Amtsblatt der Europäischen Union, (18.12.2020) C 440, S. 4–9, <https:// eur-lex.europa.eu/legal-content/DE/TXT/PDF/?uri=CELEX: 52020IR2612&from=EN> (eingesehen am 26.7.2023).
- 62
-
Europäische Kommission, »Die europäischen Struktur- und Investitionsfonds 2014–2020«, <https://commission. europa.eu/funding-tenders/find-funding/funding-manage ment-mode/2014-2020-european-structural-and-investment-funds_de> (eingesehen am 26.7.2023).
- 63
-
Eurostat, »Background – The NUTS Classification – An Objective Basis for the Allocation of Funds«, <https:// ec.europa.eu/eurostat/web/regions/background> (eingesehen am 26.7.2023).
- 64
-
Rat der Europäischen Union, »Verordnung (EG) Nr. 1083/2006 des Rates vom 11. Juli 2006 mit allgemeinen Bestimmungen über den Europäischen Fonds für regionale Entwicklung, den Europäischen Sozialfonds und den Kohäsionsfonds und zur Aufhebung der Verordnung (EG) Nr. 1260/1999«, in: Amtsblatt der Europäischen Union, (31.7.2006) L 210, S. 25–78, <https://eur-lex.europa.eu/legal-content/DE/TXT/ PDF/?uri=CELEX%3A32006R1083&%3Bfrom=DE> (eingesehen am 26.7.2023).
- 65
-
Europäisches Parlament und Rat der Europäischen Union, »Verordnung (EU) Nr. 1303/2013 des Europäischen Parlaments und des Rates vom 17. Dezember 2013 mit gemeinsamen Bestimmungen über den Europäischen Fonds für regionale Entwicklung, den Europäischen Sozialfonds, den Kohäsionsfonds, den Europäischen Landwirtschaftsfonds für die Entwicklung des ländlichen Raums und den Europäischen Meeres- und Fischereifonds sowie mit allgemeinen Bestimmungen über den Europäischen Fonds für regionale Entwicklung, den Europäischen Sozialfonds, den Kohäsionsfonds und den Europäischen Meeres- und Fischereifonds und zur Aufhebung der Verordnung (EG) Nr. 1083/2006 des Rates«, in: Amtsblatt der Europäischen Union, (20.12.2013) L 347, S. 320–469, <https://eur-lex.europa.eu/legal-content/DE/TXT/ PDF/?uri=CELEX:32013R1303> (eingesehen am 26.7.2023).
- 66
-
Friedrich Heinemann u. a., Die Zukunft der EU-Strukturpolitik, Baden-Baden 2009.
- 67
-
Michael Bayerlein/Matthias Diermeier, Exchanging Money for Love? A Regional Analysis of EU Cohesion Policy on Euroscepticism, Kiel: Kiel Institute for the World Economy, April 2022 (Working Paper Nr. 2219), <https://www.econstor.eu/ bitstream/10419/256926/1/KWP2219.pdf> (eingesehen am 26.7.2023).
- 68
-
Europäische Kommission, »Kohesio: Discover EU Projects in Your Region«, <https://kohesio.acceptance.ec.europa.eu/ en/> (eingesehen am 30.6.2023); Europäische Kommission, »European Social Fund Plus«, <https://ec.europa.eu/european-social-fund-plus/en/projects> (eingesehen am 30.6.2023).
- 69
-
Jonathan Watson, Health and Structural Funds in 2007–2013: Country and Regional Assessment, Brüssel: Directorate General für Health and Consumer Protection, 9.12.2017 (Bericht), <https://hcn.eu/wp-content/uploads/2017/12/9_ WATSON_Health-and-SF-Country-and-regional-assessment. pdf> (eingesehen am 26.7.2023).
- 70
-
Europäische Kommission, »Kohesio: Improvement of Availability of Quality Health Care Services in Vidzeme Hospital by Developing Health Care Infrastructure«, <https:// kohesio.acceptance.ec.europa.eu/en/projects/Q3058071> (eingesehen am 30.6.2023).
- 71
-
Europäische Kommission, »Kohesio Improving the Availability of Ambulance and Patient Transport Services in Areas with Health Inequalities in Lithuania«, <https://kohesio. acceptance.ec.europa.eu/en/projects/Q3780737> (eingesehen am 30.6.2023).
- 72
-
Europäische Kommission, »European Social Fund – Projects – Ensuring Sustainable Health Care«, <https://ec. europa.eu/esf/main.jsp?catId=46&langId=en&projectId=292> (eingesehen am 30.6.2023).
- 73
-
Sascha O. Becker u. a., »Going NUTS: The Effect of EU Structural Funds on Regional Performance«, in: Journal of Public Economics, 94 (2010) 9–10, S. 578–590; Guido Pellegrini u. a., »Measuring the Effects of European Regional Policy on Economic Growth: A Regression Discontinuity Approach«, in: Papers in Regional Science, 92 (2013) 1, S. 217–233.
- 74
-
Luisa Gagliardi/Marco Percoco, »The Impact of European Cohesion Policy in Urban and Rural Regions«, in: Regional Studies, 51 (2017) 6, S. 857–868.
- 75
-
Sascha O. Becker u. a., »Effects of EU Regional Policy: 1989–2013«, in: Regional Science and Urban Economics, 69 (2018), S. 143–152.
- 76
-
Giuseppe Albanese u. a., Looking for a Star: Evaluating the Effect of the Cohesion Policy on Regional Well-Being, Bonn: Institute of Labor Economis (IZA), Juni 2021 (IZA Discussion Paper Nr. 14521), <https://papers.ssrn.com/sol3/papers.cfm? abstract_id=3883797> (eingesehen am 26.7.2023).
- 77
-
Liubove Murauskiene/Marina Karanikolos, »The Role of the European Structural and Investment Funds in Financing Health System in Lithuania: Experience from 2007 to 2013 Funding Period and Implications for the Future«, in: Health Policy, 121 (2017) 7, S. 727–730.
- 78
-
Karina Bedrunka u. a., »Identification and Analysis of Structural Fund Support Mitigating the Effects of the COVID-19 Pandemic in the EU – A Case Study of Health Unit Funding«, in: Energies, 14 (2021) 16, Artikelnummer 4976.
- 79
-
Riccardo Crescenzi u. a., »One or Many Cohesion Policies of the European Union? On the Differential Economic Impacts of Cohesion Policy across Member States«, in: Regional Studies, 54 (2020) 1, S. 10–20.
- 80
-
John Bachtler/Colin Wren, »Evaluation of European Union Cohesion Policy: Research Questions and Policy Challenges«, in: Regional Studies, 40 (2006) 2, S 143–153; Sarah CE Batterbury, »Principles and Purposes of European Union Cohesion Policy Evaluation«, in: Regional Studies, 40 (2006) 2, S. 179–188; Benedicta Marzinotto, The Growth Effects of EU Cohesion Policy: A Meta-analysis, Brüssel: Bruegel, Oktober 2012 (Bruegel Working Paper Nr. 2012/14), <https://www.econstor. eu/bitstream/10419/78011/1/728570688.pdf> (eingesehen am 15.9.2023).
- 81
-
Oana M. Neagu u. a., »Addressing Health Inequalities by Using Structural Funds. A Question of Opportunities«, in: Health Policy, 121 (2017) 3, S. 300–306.
- 82
-
Mark McCarthy u. a., »Health and the European Structural Funds in the New Member States«, in: The European Journal of Public Health, 23 (2013) 3, S. 522–523.
- 83
-
Katarzyna Dubas-Jakóbczyk/Anna Kozieł, »European Union Structural Funds as the Source of Financing Health Care Infrastructure Investments in Poland – A Longitudinal Analysis«, in: Frontiers in Public Health, 10 (2022), Artikelnummer 873433.
- 84
-
Karina Bedrunka u. a., »Identification and Analysis of Structural Fund Support Mitigating the Effects of the COVID-19 Pandemic in the EU – A Case Study of Health Unit Funding«, in: Energies, 14 (2021) 16, Artikelnummer 4976.
- 85
-
Sanjay Budhdeo u. a., »Changes in Government Spending on Healthcare and Population Mortality in the European Union, 1995–2010: A Cross-sectional Ecological Study«, in: Journal of the Royal Society of Medicine, 108 (2015) 12, S. 490–498.
- 86
-
Marina Karanikolos u. a., »Financial Crisis, Austerity, and Health in Europe«, in: The Lancet, 381 (2013) 9874, S. 1323–1331; Bernd Rechel »Funding for Public Health in Europe in Decline?«, in: Health Policy, 123 (2019) 1, S. 21–26.
- 87
-
McCarthy u. a., »Health and the European Structural Funds in the New Member States« [wie Fn. 82].
- 88
-
Burlina/Rodríguez-Pose, »Inequality, Poverty, Deprivation and the Uneven Spread of COVID-19 in Europe« [wie Fn. 23].
- 89
-
Ivaldi u. a., »Objective and Subjective Health« [wie Fn. 35].
- 90
-
Theo Hitiris/John Posnett, »The Determinants and Effects of Health Expenditure in Developed Countries«, in: Journal of Health Economics, 11 (1992) 2, S. 173–181.
- 91
-
Sofia Xesfingi/Athanassios Vozikis, »Patient Satisfaction with the Healthcare System: Assessing the Impact of Socio-economic and Healthcare Provision Factors«, in: BMC Health Services Research, 16 (2016) 1, S. 1–7.
- 92
-
Europäische Kommission, »EU4Health 2021–2027 – eine Vision für eine gesündere Europäische Union«, <https:// health.ec.europa.eu/funding/eu4health-programme-2021-2027-vision-healthier-european-union_de> (eingesehen am 4.7.2023).
- 93
-
Greer u. a., Everything You Always Wanted to Know about European Union Health Policy [wie Fn. 2].
- 94
-
Bundesministerium für Gesundheit (BMG), »EU4Health – Aktionsprogramm der Europäischen Union im Bereich der Gesundheit«, <https://www.bundesgesundheitsministerium. de/themen/internationale-gesundheitspolitik/europa/ eu4health.html> (eingesehen am 26.7.2023).
- 95
-
Europäische Kommission, »Questions and Answers on the New EU4Health Programme«, <https://ec.europa.eu/ commission/presscorner/detail/en/qanda_20_956> (eingesehen am 4.7.2023).
- 96
-
Europäische Kommission, »Horizon Europe«, <https:// research-and-innovation.ec.europa.eu/funding/funding-opportunities/funding-programmes-and-open-calls/horizon-europe_en> (eingesehen am 4.7.2023).
- 97
-
Europäische Union, »What Is the InvestEU Programme?«, <https://investeu.europa.eu/what-investeu-programme_en> (eingesehen 4.7.2023).
- 98
-
Europäische Kommission, »Investitionsmöglichkeiten finden«, <https://ec.europa.eu/investeuportal/desktop/de/card-view.html> (eingesehen am 4.7.2023).
- 99
-
Europäische Kommission, »The Recovery and Resilience Facility«, <https://commission.europa.eu/business-economy-euro/economic-recovery/recovery-and-resilience-facility_en> (eingesehen am 4.7.2023).
- 100
-
Europäische Kommission, »Project – Enhancing Primary Health Care«, <https://commission.europa.eu/projects/ enhancing-primary-health-care_en> (eingesehen am 4.7.2023).
- 101
-
Europäische Kommission, »Project – Czech Oncology Institute«, <https://commission.europa.eu/projects/czech-oncology-institute_en> (eingesehen am 4.7.2023).
- 102
-
In Nord- und Westeuropa waren in den ausgewählten Mitgliedstaaten im Untersuchungszeitraum keine Regionen berechtigt, Kohäsionsförderung zu erhalten.
- 103
-
In Nord- und Westeuropa waren in den ausgewählten Mitgliedstaaten im Untersuchungszeitraum keine Regionen berechtigt, Kohäsionsförderung zu erhalten.
- 104
-
Becker u. a., »Going NUTS: The Effect of EU Structural Funds on Regional Performance« [wie Fn. 73].
- 105
-
Paolo Di Caro u. a., »One Policy, Different Effects: Estimating the Region‐specific Impacts of EU Cohesion Policy«, in: Journal of Regional Science, 62 (2022) 1, S. 307–330.
- 106
-
Becker u. a., »Effects of EU Regional Policy: 1989–2013« [wie Fn. 75].
- 107
-
Vanessa A. Boese-Schlosser u. a., Trust Issues? How Being Socialised in an Autocracy Shapes Vaccine Uptake, Berlin: Wissenschaftszentrum Berlin für Sozialforschung, November 2023 (WZB Discussion Paper SP V 2023-502).
- 108
-
Antoni Rangachev u. a., »The Demographic and Geographic Impact of the COVID Pandemic in Bulgaria and Eastern Europe in 2020«, in: Scientific Reports, 12 (2022) 1, Artikelnummer 6333; Gergő Túri u. a., »Riding the Pandemic Waves – Lessons to Be Learned from the COVID-19 Crisis Management in Romania«, in: Tropical Medicine and Infectious Disease, 7 (2022) 7, Artikelnummer 122.
- 109
-
Antoni Rangachev u. a., »The Impact and Progression of the COVID-19 Pandemic in Bulgaria in Its First Two Years«, in: Vaccines, 10 (2022) 11, Artikelnummer 1901; Stefan Dascalu u. a., »COVID-19 in Romania: What Went Wrong?«, in: Frontiers in Public Health, 9 (2021), Artikelnummer 813941.
- 110
-
Bayerlein u. a., »Populism and COVID-19« [wie Fn. 9].
- 111
-
Michael Bayerlein, »Die Europäische Gesundheitsunion«, in: Raphael Bossong/Nicolai von Ondarza (Hg.), Stand der Integration, Berlin: Stiftung Wissenschaft und Politik (SWP-Studie; in Vorbereitung für 2024).
- 112
-
Greer u. a., Everything You Always Wanted to Know about European Union Health Policy [wie Fn. 2].
- 113
-
Will Jennings u. a., »Trust and Vaccine Hesitancy during the COVID-19 Pandemic: A Cross-national Analysis«, in: Vaccine: X, 14 (2023) 100299, S. 1–9; Olivier Bargain/ Aminjonov Ulugbek, »Trust and Compliance to Public Health Policies in Times of COVID-19«, in: Journal of Public Economics, 192 (2020) 104316, S. 1–13.
- 114
-
Europäische Kommission, »The Regional Impact of COVID-19« [wie Fn. 7].
Alle Rechte vorbehalten.
Abdruck oder vergleichbare Verwendung von Arbeiten der Stiftung Wissenschaft und Politik ist auch in Auszügen nur mit vorheriger schriftlicher Genehmigung gestattet.
SWP-Studien unterliegen einem Verfahren der Begutachtung durch Fachkolleginnen und -kollegen und durch die Institutsleitung (peer review), sie werden zudem einem Lektorat unterzogen. Weitere Informationen zur Qualitätssicherung der SWP finden Sie auf der SWP-Website unter https:// www.swp-berlin.org/ueber-uns/qualitaetssicherung/.
SWP‑Studien geben die Auffassung der Autoren und Autorinnen wieder.
© Stiftung Wissenschaft und Politik, Berlin, 2023
SWP
Stiftung Wissenschaft und Politik
Deutsches Institut für Internationale Politik und Sicherheit
Ludwigkirchplatz 3–4
10719 Berlin
Telefon +49 30 880 07-0
Fax +49 30 880 07-200
www.swp-berlin.org
swp@swp-berlin.org
ISSN (Print) 1611-6372
ISSN (Online) 2747-5115
DOI: 10.18449/2023S15